• حالت تهوع صبحگاهی چیست؟  • علت حالت تهوع صبحگاهی چیست؟
• علت حالت تهوع صبحگاهی چیست؟
• چه مدت باید انتظار داشت که حالت تهوع صبحگاهی طول بکشد؟
• اثرات حالت تهوع صبحگاهی بر بارداری چیست؟
• چه موقع حالت تهوع صبحگاهی جدی تلقی می شود؟
• آیا درمانی برای حالت تهوع صبحگاهی وجود دارد؟
• چگونه می توان علائم حالت تهوع صبحگاهی را کاهش داد؟
• هیچ مکمل گیاهی وجود دارد که بتواند به من کمک کند؟
• چگونه علائم شدید حالت تهوع صبحگاهی درمان می گردد؟
• واژه نامه
حالت تهوع صبحگاهی چیست؟
حالت تهوع و استفراغ که در طی ابتدای بارداری رخ می دهد حالت تهوع صبحگاهی نامیده می شود. برخلاف نام آن، حالت تهوع صبحگاهی می تواند در هر ساعت از روز رخ دهد.
علت حالت تهوع صبحگاهی چیست؟
اگرچه هیچ یک از علت های حالت تهوع صبحگاهی کاملاً مشخص نیست ولی افزایش سطوح هورمون ها در دوره ی بارداری ممکن است نقش اصلی داشته باشد.
چه مدت باید انتظار داشت که حالت تهوع صبحگاهی طول بکشد؟
معمولاً علائم تهوع و استفراغ خفیف است و در اواسط بارداری برطرف می گردد.
اثرات حالت تهوع صبحگاهی بر بارداری چیست؟
اغلب علائم خفیف تهوع و استفراغ آسیبی به سلامت شما یا نوزاد نمی زند، حالت تهوع صبحگاهی به معنای بیمار بودن نوزاد شما نیست.
چه موقع حالت تهوع صبحگاهی جدی تلقی می شود؟
حالت تهوع صبحگاهی در صورتی شدید و جدی تلقی می شود که شما نتوانید هیچ غذا و مایعاتی بخورید و وزنتان کاهش یابد. این عارضه Hyperemesis Gravidarum " نام دارد.
آیا درمانی برای حالت تهوع صبحگاهی وجود دارد؟
هیچ درمان قطعی برای حالت تهوع صبحگاهی وجود ندارد. برخی محققین پیشنهاد کرده اند که زنانی که مکمل های مولتی ویتامین را به طور منظم قبل از حاملگی مصرف می کنند، کمتر احتمال دارد که به موارد شدید حالت تهوع صبحگاهی مبتلا شوند.
هیچ درمان قطعی برای حالت تهوع صبحگاهی وجود ندارد.
چگونه می توان علائم حالت تهوع صبحگاهی را کاهش داد؟
اگر شما حالت تهوع صبحگاهی را تجربه کرده اید، چندین اقدام می تواند به بهبود شما کمک کند. شما احتمال دارد که نیاز به بیش از یکی از درمان های زیر دارید:
• بیشتر استراحت کنید.
• از بوهای آزاردهنده دوری کنید.
• به جای سه وعده ی کامل در طول روز 5 یا 6 میان وعده داشته باشید.
• قبل از رفتن به رختخواب کمی شیرینی میل کنید تا در صیح به تسکین معده کمک کند.
• در طول روز خوراک های اندک و غنی از پروتئین بخورید (نظیر یک لیوان ماست یا شیر).
• از خوردن غذاهای ادویه ای و پرچرب خودداری کنید.
هیچ مکمل گیاهی وجود دارد که بتواند به من کمک کند؟
زنجبیل ممکن است برای برخی زنان مفید باشد. در روز مصرف سه کپسول 250 میلیگرمی زنجبیل علاوه بر یک کپسول دیگر بلافاصله قبل از خواب ممکن است حالت تهوع را بهبود دهد. به یاد داشته باشید که با پزشک خود قبل از مصرف هرگونه دارو یا مکمل گیاهی مشورت کنید. شما همچنین می توانید آب جو بدون الکل (مائ الشعیر) زنجبیلی یا چای زنجبیلی ساخته شده با زنجبیل طبیعی را مصرف کنید.
چگونه علائم شدید حالت تهوع صبحگاهی درمان می گردد؟
پزشک شما ابتدا تشخیص می دهد که علت تهوع و استفراغ شما به علت حالت تهوع صبحگاهی است یا اینکه علت بالینی دیگری وجود دارد. اگر علت های دیگر دخیل باشند، برخی داروهای خاص شاید تجویز گردد. ویتامین B6 به تنهایی ممکن است در ابتدا پیشنهاد گردد. در صورت عدم کارایی ویتامین B6 به تنهایی ممکن است داروهای ضد تهوع و استفراغ نیز تجویز شود.اگر بدن شما آب زیادی از دست داده باشد، شما به یک بازیابی آب بدن خود از طریق سرم نیاز دارید.
واژه نامه
1- Hyperemesis Gravidarum: تهوع و استفراغ شدید در دوره ی بارداری که می تواند منجر به از دست دادن وزن و مایعات بدن گردد.
پنج گروه غذایی کدام هستند؟
آیا روغن و چربی ها بخشی از رژیم غذایی سالم هستند؟

چرا ویتامین ها و مواد غذایی در رژیم غذایی اهمیت دارند؟
چطور می توان مقادیر اضافی از ویتامین ها و مواد معدنی مورد نیاز در دوره ی بارداری را دریافت نمود؟
اسیدفولیک چیست و روزانه چه مقدار مورد نیاز است؟
چرا آهن در دوره ی بارداری اهمیت دارد و روزانه چه مقدار نیاز است؟
چرا کلسیم در دوره ی بارداری اهمیت دارد و روزانه چه مقدار نیاز است؟
چرا ویتامین D در دوره ی بارداری اهمیت دارد و روزانه چه مقدار نیاز است؟
من چقدر باید در دوره ی بارداری چاق شوم؟
آیا اضافه وزن و چاقی می تواند بر بارداری تأثیر داشته باشد؟
آیا خوردن چای می تواند بر بارداری تأثیر داشته باشد؟
مزایای استفاده از ماهی و صدف در رژیم غذایی در دوره بارداری چیست؟
چه نکاتی را باید در مورد مصرف ماهی در دوره ی بارداری باید دانست؟
چگونه مسمومیت غذایی بارداری را تحت تأثیر قرار می دهد؟
لیستریوزیس چیست و چگونه می تواند بارداری را متأثر کند؟
پنج گروه غذایی کدام هستند؟
غلات- نان، ماکارونی، جوی دو سر، حبوبات و ذرت همه از غلات هستند.
میوه ها- میوه ها می توانند تازه، کنسروی، یخ زده یا خشک شده باشند. آبمیوه های صددرصد طبیعی نیز از این گروه هستند.
سبزیجات- سبزیجات می توانند خام یا پخته، منجمد، کنسرو یا به صورت عرقیجات صددرصد گیاهی باشند.
غذاهای پروتئینی- غذاهای پروتئینی شامل گوشت قرمز، گوشت مرغ، غذاهای دریایی، نخود و لوبیا، تخم مرغ، محصولات سویای فرآوری شده، آجبل و انواع دانه ها باشند.
لبنیات- شیر و محصولات ساخته شده از شیر، نظیر پنیر، ماست، بستنی، گروه لبنیات را تشکیل می دهند.
آیا روغن و چربی ها بخشی از رژیم غذایی سالم هستند؟
اگرچه آن ها یک گروه غذایی نیستند، ولی روغن ها و چربی ها موادغذایی مهمی را برای شما فراهم می سازند. در دوره ی بارداری، چربی های غذایی انرژی تولید می کنند و به ساخت اندام های جنین و جفت کمک می-کنند. اغلب چربی ها و روغن های غذایی باید دارای منشأ گیاهی باشند و چری های جامد، همانند چربی های دارای منشأ حیوانی باید محدود شوند.
چرا ویتامین ها و مواد غذایی در رژیم غذایی اهمیت دارند؟
ویتامین ها و مواد معدنی نقش مهمی را در عملکرد بدن ایفا می کنند. در دوره ی بارداری، شما نسبت به زنان غیرباردار نیاز بیشتری به اسید فولیک و آهن دارید.
چطور می توان مقادیر اضافی از ویتامین ها و مواد معدنی مورد نیاز در دوره ی بارداری را دریافت نمود؟
مصرف یک مکمل ویتامین می تواند تضمین کند که شما این مقادیر اضافی را دریافت می کنید. یک رژیم غذایی مناسب نیز باید تمام ویتامین ها و مواد معدنی مورد نیاز شما را در دوره ی بارداری تأمین نماید.
اسیدفولیک چیست و روزانه چه مقدار مورد نیاز است؟
اسید فولیک که همچنین تحت عنوان فولات نیز شناخته می شود، یکی از ویتامین های گروه B است که برای زنان باردار اهمیت دارد. قبل از بارداری و در دوره ی بارداری شما روزانه به 400 میکروگرم اسید فولیک نیاز دارید تا از یک نقص شدید مادرزادی در مغز و طناب عصبی نوزاد، به نام نقص لوله ی عصبی، جلوگیری کنید. دستورالعمل های رژیمی جدید پیشنهاد می کنند که زنان باردار روزانه حداقل 600 میکروگرم اسید فولیک از غذاهای مختلف دریافت کنند. البته دشوار است تا این مقدار از اسید فولیک را فقط از غذاها دریافت کنیم. به همین علت، تمام زنان باردار و تمام زنانی که قصد حاملگی دارند، باید روزانه مکمل های ویتامین اسید فولیک مصرف کنند.
چرا آهن در دوره ی بارداری اهمیت دارد و روزانه چه مقدار نیاز است؟
آهن توسط بدن برای تولید هموگلوبین در سلول های قرمز استفاده می شود که اکسیژن را به اندام ها و بافت-های مختلف حمل می کند. در دوره ی بارداری، نیاز به آهن اضافی، تقریباً دو برابر مقدار مورد نیاز برای یک زن غیر حامله، دارید. این آهن اضافی به بدن شما کمک می کند تا اکسیژن لازم برای جنین را تأمین نماید. دوز روزانه ی پیشنهادی آهن در دوره ی بارداری 27 میلی گرم است که در اغلب مکمل های ویتامین قبل تولد یافت می گردد. شما همچنین می توانید غذاهای غنی از آهن نظیر گوشت قرمز، گوشت مرغ، ماهی، لوبیا و نخود خشک شده، حبوبات غنی از آهن، و شربت آلو مصرف کنید. همچنین جذب آهن زمانی بهتر صورت می گیرد که همراه غذاهای غنی از آهن، غذاهای غنی از ویتامین C، نظیر مرکبات و گوجه فرنگی مصرف کنید.
چرا کلسیم در دوره ی بارداری اهمیت دارد و روزانه چه مقدار نیاز است؟
کلسیم برای تولید استخوان ها و دندان در بدن استفاده می شود. تمام زنان، ازجمله زنان باردار، 19 سال و یا بزرگتر باید روزانه 1000 mg کلسیم مصرف کنند، و آن هایی که بین 18-14 سال سن دارند، به 1300 mg کلسیم روزانه نیاز دارند. شیر و دیگر محصولات لبنی، نظیر پینر و ماست، بهترین منبع کلسیم هستند. اگر شما با هضم شیر و محصولات لبنی مشکل دارید، باید کلسیم را از راه های دیگر، نظیر بروکلی، سبزیجات برگ دار و تیره، ماهی ساردین یا مکمل های کلسیم تأمین نمایید.
چرا ویتامین D در دوره ی بارداری اهمیت دارد و روزانه چه مقدار نیاز است؟
ویتامین D همراه با کلسیم برای رشد و نمو استخوان ها و دندان نوزاد لازم است. همچین در سلامت پوست و بینایی نقش دارد. تمام زنان، ازجمله زنان باردار، به 600 واحد بین المللی ویتامین D در روز نیاز دارند. منابع غنی و مناسب، شیر غنی شده با ویتامین D و روغن برخی ماهی ها نظیر سالمون است. قرارگیری در معرض نور خورشید نیز مواد شیمیایی پوست را به ویتامین D تبدیل می کند.
چقدر باید من در دوره ی بارداری چاق شوم؟
مقدار وزنی که پیشنهاد می گردد، براساس میزان سلامتی شما و شاخص وزن بدن، قبل از بارداری است. اگر شما دارای وزن طبیعی قبل از بارداری هستید، شما لازم است تا بین 11 تا 16 کیلوگرم در دوران بارداری زیاد شود. اگر شما قبل از بارداری لاغر باشید، لازم است تا وزن بیشتری کسب کنید و اگر قبل از بارداری اضافه وزن دارید، به افزایش وزن کمتری نیاز دارید.
آیا اضافه وزن و چاقی می تواند بر بارداری تأثیر داشته باشد؟
زنان چاق در معرض افزایش خطر چند مشکل در هنگام بارداری هستند. این مشکلات شامل دیابت بارداری، فشار خون بالا، پره اکلامپسی، زایمان زودرس، و نیاز به سزارین است. نوزاد مادران چاق نیز در معرض خطر بالاتری از برخی مشکلات نظیر نواقض مادرزادی، ماکروزمی با آسیب احتمال در هنگام تولد، و چاقی نوزادی هستند.
آیا خوردن قهوه می تواند بر بارداری تأثیر داشته باشد؟
اگرچه مطالعات فراوانی بر روی ارتباط کافئین و افزایش خطر سقط انجام گرفته است، نتایج قطعی نیستند. اکثر کارشناسان عقیده دارند که مصرف کمتر از 200 میلیگرم کافئین در روز (یک فنجان 350 میلی لیتری قهوه) در دوره ی بارداری بی خطر است.
مزایای استفاده از غذا در رژیم غذایی در دوره ی بارداری چیست؟
اسیدهای چرب امگا-3 نوعی چربی است که به طور طبیعی در بسیاری از ماهی ها یافت می شود. این اسیدهای چرب به نظر می رسد که فاکتورهای مهمی در نمو مغز نوزاد هم قبل و هم بعد تولد است. برای دریافت بیشترین مزایای اسیدهای چرب امگا-3، مادران باید در هنگام شیردهی و بارداری حداقل 2 بار در هفته ماهی یا صدف مصرف کنند.
چه نکاتی را باید در مورد مصرف ماهی در دوره ی بارداری باید دانست؟
برخی از انواع ماهی دارای سطوح بالاتری از یک فلز به نام جیوه هستند. جیوه با برخی نواقض مادرزادی ارتباط دارد. برای محدود کردن قرارگیری در معرض جیوه در زیر یک دستورالعمل ساده آمده است. غذاهای دریایی نظیر گربه ماهی، سالمون، میگو مصرف کنید و از مصرف اره ماهی، کوسه و شاه ماهی خودداری کنید. مصرف ماهی تن سفید را به 170 گرم در هفته محدود کنید. همچنین باید توصیه ها برای ماهیگیری در آب-های محلی را مورد توجه قرار دهید.
چگونه مسمومیت غذایی بارداری را تحت تأثیر قرار می دهد؟
مسمومیت غذایی در دوران بارداری می تواند هم برای مادر و هم نوزاد مسائلی را ایجاد کند. استفراغ و اسهال می تواند باعث از دست دادن بیش از حد آب و اختلال در تعادل شیمیایی بدن مادر گردد. برای جلوگیری از مسمومی غذایی از این دستورالعمل های عمومی استفاده نمایید:
• مواد غذایی را بشویید. تمام محصولات خام را قبل از خوردن، پوست کندن و پختن بشورید.
• آشپزخانه را تمیز نگه دارید. دست ها، چاقوها، و صفحات برش را پس از کار و آماده سازی غذاهای نپخته بشویید.
• از خوردن گوشت، تخم مرغ و غذاهای دریایی خام خودداری کنید. سوشی با ماهی خام را نخورید (سوشی پخته بی خطر است). مواد غذایی مانند گوشت گاو و مرغ باید در یک دمای داخلی مناسب پخته شوند.
لیستریوزیس چیست و چگونه می تواند بارداری را متأثر کند؟
لیستروزیس یک نوع بیماری ناشی از آلودگی غذاست که توسط باکتری ایجاد می گردد. زنان باردار نسبت به جمعیت عادی 13 برابر بیشتر محتمل است که به این بیماری مبتلا گردند. لیستروزیس می تواند باعث علائم خفیف شبه سرماخوردگی نظیر تب، درد عضله و اسهال گردد، ولی همچنین ممکن است که هیچ علامتی نداشته باشد. لیستروزیس می تواند باعث سقط جنین، مرده زایی و تولد نارس گردد. آنتی بیوتیک ها می توانند برای درمان عفونت و حفظ جنین به کار روند. برای جلوگیری از لیستروزیس از خوردن غذاهای زیر اجتناب کنید.
• شیر غیر پاستوریزه و غذاهای ساخته شده از آن
• هات داگ، گوشت ناهاری و سرد تا زمانی که گرم یا قبل خوردن بخارپز نشده اند.
• گوشت و مغز یخ زده
• غذاهای دریایی دودی یخچالی
• گوشت، تخم مرغ و غذاهای دریایی خام
• نقص مادرزادی چیست؟
• علت های نواقص مادرزادی چیست؟
• قبل و یا در دوره ی بارداری چه اقداماتی قابل انجام است تا خطر تولد نوزادی با نواقص خاص مادرزادی کاهش یابد؟
• چرا من باید با پزشک خود قبل از بارداری ملاقات کنم؟
• چه عواملی خطر داشتن نوزادی با نقص مادرزادی را افزایش می دهد؟
• چرا مصرف مولتی ویتامین قبل و در حین بارداری اهمیت دارد؟
• چه اطلاعاتی لازم است تا من درباره ی مصرف داروها در دوره ی بارداری بدانم؟
• چگونه چاقی بر بارداری من مؤثر است؟
• چرا گفتگو با پزشک در رابطه با عوارض مصرف یک داروی خاص قبل از باردار شد اهمیت دارد؟
• چرا مهم است که مادر در دوره ی بارداری الکل مصرف نکند؟
• چطور می تواند مواد مخدر بارداری من را تحت تأثیر قرار دهد؟
• چه عفونت هایی باید نگران کننده باشند و چطور می توان خطر ابتلا به آن ها را در دوره ی بارداری کاهش داد؟
• چه احتیاطاتی قابل اتخاذ است تا بتوان عوامل خطرزای نقص مادرزادی را کاهش داد؟
نقص مادرزادی چیست؟
یک نقص مادرزادی عارضه ای است که در هنگام تولد وجود دارد و ظاهر یا عملکرد بدن نوزاد و یا هر دو را تحت تأثیر قرار می دهد. برخی از نواقص مادرزادی نظیر پای کوتاه و کج یا انگشت های اضافی دست و پا می توانند بلافاصله پس از تولد نوزاد رؤیت شوند. تست های اختصاصی ممکن است برای کشف نواقص دیگری نظیر نواقص قلبی یا ناشنوایی نیاز باشد. برخی از نواقص مادری تا سال ها بعد بروز نمی کنند.
علت های نواقص مادرزادی چیست؟
برخی نواقص مادرزادی توسط ژن هایی رخ می دهند که از والدین به نوزاد قابل انتقال هستند. نواقص دیگر ناشی از اختلالات کروموزمی هستند. تعداد کمی از نواقص مادرزادی به علت قرارگیری در معرض برخی داروهای خاص، مواد شیمیایی و عفونت ها در دوره ی بارداری ایجاد می شوند. علت بسیاری از نقص های مادرزادی دیگر ناشناخته است.
قبل و یا در دوره ی بارداری چه اقداماتی قابل انجام است تا خطر تولد نوزادی با نواقص خاص مادرزادی کاهش یابد؟
اغلب نواقص مادرزادی قابل جلوگیری نیستند، چون علت آن ها ناشناخته است، ولی خطر تعدادی از آن ها، ممکن است با در نظر گرفتن مراحل زیر کاهش یابد:
• قبل از باردار شدن با پزشک خود ملاقات کنید.
• عوامل خطر را شناسایی کنید.
• قبل و در دوره ی بارداری مولتی ویتامین مصرف کنید.
• وزن خود را در محدوده سالم حفظ کنید.
• از داروها عاقلانه استفاده کنید.
• عوارض دارویی را قبل از بارداری در نظر بگیرید.
• از الکل و داروهای غیرمجاز استفاده نکنید.
• از عفونت جلوگیری کنید.
• از عوامل مضر شناخته شده جلوگیری نمایید.
چرا من باید با پزشک سلامت خود قبل از بارداری ملاقات کنم؟
تعیین جدول زمانی برای ملاقات با پزشک قبل از بارداری، فکر خوبی است. در این جلسات توصیه هایی در مورد رژیم غذایی و ورزش از پزشک خود دریافت می کنید و شما می توانید درباره ی هر عامل افزایش دهنده ی خطر نقص مادرزادی بحث نمایید. اگر شما یک عارضه ی پزشکی داشته باشید، شما همچنین می توانید در مورد هرگونه درمان موردنیاز در قبل و در دوره ی بارداری صحبت کنید.
چه عواملی خطر داشتن نوزادی با نقص مادرزادی را افزایش می دهد؟
با شرایط زیر شما ممکن است در معرض افزایش خطر تولد نوزادی با نقص مادرزادی قرار گیرید:
• سن شما بالا باشد.
• سابقه ی فردی یا خانوادگی نواقص مادرزادی داشته باشید.
• یک فرزند با نقص مادرزادی داشته باشید.
• از داروهای خاصی در زمان های نزدیک بارداری استفاده کرده باشید.
• دارای یک عارضه ی پزشکی نظیر دیابت یا چاقی باشید.
• از مواد و یا داروهای مخدر یا الکل در دوره ی بارداری استفاده کرده باشید.
اگر هریک از این فاکتورهای خطرزا را داشته باشید، پزشک شما ممکن است تست های تخصصی و یا مراحل دیگری را پیشنهاد کند تا به کاهش خطر کمک کند. برای مثال، اگر شما دارای سابقه ی فردی و یا فامیلی از یک نقص ژنتیکی داشته باشید، آزمایشات و مشاوره ژنتیک ممکن است به شما پیشنهاد گردد.
چرا مصرف مولتی ویتامین قبل و در حین بارداری اهمیت دارد؟
مکمل های ویتامین پیش از تولد دارای مقادیر پیشنهادی از ویتامین ها و موادی، نظیر ویتامین A، C و D، اسید فولیک و آهن است که شما در دوره ی بارداری نیاز خواهید داشت. مصرف روزانه ی 400 میکرو گرم اسید فولیک حداقل یک ماه قبل از بارداری و در دوره ی بارداری به جلوگیری از اختلالات مهم مادرزادی در مغز و نخاع نوزاد نظیر نواقص لوله ی عصبی جلوگیری می کند. اغلب ترکیبات مکمل مولتی ویتامین زنان در قبل از تولد دارای 800-600 میکروگرم اسید فولیک است.
چه اطلاعاتی لازم است تا من درباره ی مصرف داروها در دوره ی بارداری بدانم؟
تعداد کمی از داروها با نقص های مادرزادی ارتباط دارند. شما باید به هر کسی که دارو را برای شما تجویز می کند، در مورد بارداری یا احتمال آن اطلاع دهید که شامل پزشکانی هستند که شما را برای مسائل غیربارداری ویزیت می کنند، روانپزشک، و دندانپزشک هستند. همچنین، با پزشک خود در ارتباط با مصرف هرگونه داروی بدون نسخه، نظیر مسکن های درد، ضد یبوست، داروهای حساسیت و سرماخوردگی، ویتامین ها، داروهای گیاهی و داروهای پوستی مشورت کنید. یک منبع خوب در مورد اطلاعات ایمنی یا خطر داروهای خاص و عوامل دیگر در دوره ی بارداری، وبسایت سازمان اطلاعات تراتولوژی به آدرس www.otispregnancy.org است.
چگونه چاقی بر بارداری من مؤثر است؟
زنان چاق (زنانی که دارای شاخص جرم بدنی (BMI) 30 یا بالاتر هستند) نسبت به زنان دارای وزن طبیعی در زمان بارداری در معرض خطر بیشتری برای تولد نوزادانی با نواقص مادرزادی هستند. رایج ترین نواقص مادرزادی مرتبط با چاقی، نواقص لوله ی عصبی، اختلالات قلبی و کام شکاف دار هستند. اگر شما قصد بارداری دارید، بهترین راه برای جلوگیری از این مسائل ناشی از چاقی، رسیدن به وزن طبیعی قبل از باردار شدن است.
چرا گفتگو با پزشک در رابطه با عوارض مصرف یک داروی خاص قبل از باردار شدن اهمیت دارد؟
برخی عارضه های بالینی، نظیر دیابت، فشار خون بالا، و اختلالات صرع ممکن است خطر تولد نوزادی با برخی نواقص مادرزادی را افزایش دهد. اگر شما دارای یک عارضه ی بالینی هستید، با پزشک خود در ارتباط با هرگونه تغییر مورد نیاز در رژیم غذایی، دارو یا دیگر موضوعاتی صحبت کنید که بیماری را قبل از بارداری شما قابل کنترل می کند.
چرا مهم است که مادر در دوره ی بارداری الکل مصرف نکند؟
مصرف الکل در دوره ی بارداری یک علت مهم در ایجاد نواقص مادرزادی است. "طیف اختلالات جنینی وابسته به الکل" عبارتی است که به منظور توصیف اثرات متفاوتی استفاده می شود که نوشیدن بر جنین در زنان باردار دارد. این اثرات ممکن است شامل ناتوانی های فیزیکی، رفتاری و یادگیری باشد که گاهی تا آخر عمر ادامه می یابد. یکی از شدیدترین اثرات مصرف الکل در دوران بارداری سندرورم جنین الکلی است. نواقص مادرزادی ناشی از الکل با ترک الکل صددرصد قابل پیشگیری هستند.
چطور می تواند یک داروی مخدر بارداری من را تحت تأثیر قرار دهد؟
استفاده از مواد مخدر (نظیر هروئین، کوکائین، متامفتامین، و ماری جوآنا) و تجویز داروهای مورد استفاده با اهداف غیردارویی (نظیر اکسی کدون) می تواند به نوزاد آسیب بزند. برخی از این داروها منجر به مشکلات رشد در کودک می گردد. برخی دیگر ممکن است باعث مشکلات یادگیری، رفتاری و احساسی بلند مدت شود. بسیاری از داروها خطر تولد زودرس و برخی مشکلات شدید دیگر را افزایش می دهند. شما باید در دوره ی بارداری، از مصرف تمام این داروها خودداری کنید.
چه عفونت هایی باید نگران کننده باشند و چطور می توان خطر ابتلا به آن ها را در دوره ی بارداری کاهش داد؟
برخی عفونت ها می توانند خطر نواقص و مشکلات دیگر مادرزادی را در دوره ی بارداری برای شما و نوزاد در حال رشد افزایش دهند:
• سرخجه (سرخک آلمانی) یک عفونت ویروسی است که معمولاً باعث دانه های ملایم و اندکی تب می شود. ابتلا به سرخچه در دوره ی بارداری می تواند باعث سقط جنین، ناشنوایی، عقب افتادگی ذهنی، نواقص قلبی و نابینایی در نوزاد گردد. برعلیه سرخچه واکسن وجود دارد، ولی برای زنان باردار توصیه نمی گردد. اگر شما تا بحال به بیماری مبتلا نشده اید یا واکسن تزریق نکرده اید، باید برعلیه سرخچه واکسینه شوید و حداقل یک ماه برای باردار شدن صبر کنید.
• توکسوپلاسموز بیماری است که توسط یک انگل ساکن در خاک ایجاد می گردد. شما ممکن است با خوردن گوشت خام و غیرپخته یا سبزیجات شسته نشده یا تماس با فضولات حیوانی، بخصوص گربه ها آلوده گردید. اگر شما برای اولین بار در دوره ی بارداری مبتلا گردید، ممکن بیماری به نوزاد منتقل گردد. توکسوپلاسموز می تواند باعث نواقص مادرزادی، نظیر ناشنوایی، مشکلات بینایی و ناتوانی ذهنی شود. اطمینان حاصل کنید که گوشت کامل پخته شده مصرف گردد و هنگام باغبانی یا شستشوی سبزیجات از دستکش استفاده می-کنید. برای نگهداری گربه از جعبه استفاده نمایید که کس دیگری آنرا تمیز می کند. اگر شما خودتان مجبورید جعبه را تمیز کنید، از دستکش استفاده نموده و دستتان را بعداً به خوبی بشویید.
• بیماری های مقاربتی (STIs) می تواند باعث نواقص مادرزادی شدیدی گردند. درمان یک بیماری مقاربتی- ترجیحاً قبل از حاملگی- ممکن است از آسیب به جنین ممانعت نموده یا خطر آنرا کاهش دهد.
• سیتومگالوویروس یک عفونت ویروسی رایج است. اغلب عفونت های سیتومگالوویروس باعث هیچ مشکل مهمی نمی-گردند. اگر شما در هنگام بارداری برای اولین بار آلوده شدید، CMV می تواند جنین را آلوده کند. در برخی موارد، عفونت می تواند باعث ناتوانی ذهنی، ناشنوایی و مشکلات بینایی گردد. CMV می تواند از طریق تماس با ادرار کودکان آلوده یا دیگر مایعات بدن آن ها منتقل گردد. زنان بارداری که با کودکان کار می-کنند، نظیر کارمندان مراقبت سلامت کودکان، باید برای جلوگیری از عفونت، از دستکش هنگام تعویض پوشک نوزاد استفاده کنند. شستشوی مداوم دستان نیز توصیه می گردد.
چه اقدامات احتیاطی می تواند قرارگیری در معرض عوامل خطرزای نقص مادرزادی را کاهش داد؟
اقدامات احتیاطی زیر برای تمام زنان باردار توصیه می گردد:
• قرارگیری خود در معرض جیوه را با خودداری از خوردن کوسه، اره ماهی، شاه ماهی خال دار یا ماهی قرمز، خوردن ماهی تن سفید را به 170 گرم در هفته کاهش دهید. ماهی از غذاهای مفید با مواد غذایی ضروری برای زنان باردار و نوزاد در حال رشد است. اطمینان یابید که حداقل دو وعده در در هفته از ماهی سالم استفاده نمایید.
• از قرارگیری در معرض سرب جلوگیری نمایید. سرب می تواند در رنگ های قدیمی، مواد ساختمانی و بعضی جواهرات و ظروف وجود داشته باشد.
• از خوردن مقادیر بالای ویتامین A خودداری کنید. سطوح بالای این ویتامین با نقص های شدید مادرزادی همراه است. داروهای مولتی ویتامین نباید دارای بیش از 5000 واحد بین المللی ویتامین A باشند.
 زمان تخمین زده شده برای زایمان (EDD) چیست؟
زمان تخمین زده شده برای زایمان (EDD) چیست؟
بارداری چگونه آغاز میگردد؟
لقاح، تلفیق یک تخمک و اسپرم و تبدیل به یک سلول منفرد است و اولین مرحله از توالی پیچیدهی رخدادهایی است که منجر به بارداری میگردد. لقاح در لوله ی فالوپ رخ میدهد. در طی روزهای بعد، این سلول منفرد به چندین سلول تبدیل میگردد. در زمان مشابه، گروه کوچکی از سلولهای در حال تکثیر از طریق لوله ی فالوپ به بستر رحم حرکت میکنند. در اینجا توده ی سلولی مستقر شده و رشد میکند. از زمان جایگزینی و استقرار تا پایان هفته ی هشتم از بارداری، این توده رویان و از هفتهی نهم از بارداری تا تولد، جنین نام دارد.
جفت چیست؟
جفت از تعدادی از این سلولهای دارای تقسیم سریع تشکیل شده است. وظیفهی جفت به عنوان سیستم پشتیبان حیات نوزاد در طی دورهی بارداری است. اکسیژن، مواد غذایی و هورمونها از جفت عبور کرده تا به نوزاد برسد و مواد زاید نیز بدین طریق از نوزاد به مادر منتقل شده تا دفع گردد.
رحم مادر در دورهی بارداری چگونه تغییر میکند؟
در طی بارداری، دیوارهی رحم مادر ضخیم شده و رگهای خونی با هدف تهیهی مواد غذایی موردنیاز جنین افزایش مییابند. با پیشرفت بارداری، رحم بزرگ میشود تا فضایی را برای نوزاد در حال رشد فراهم سازد. تا زمان تولد نوزاد، رحم به میزان چند برابر اندازهی طبیعی آن بزرگ خواهد شد.
دورهی بارداری چقدر طول میکشد؟
یک بارداری طبیعی تقریباً 40 هفته از اولین روز آخرین دورهی قاعدگی (LMP) طول میکشد. بارداری حدود 2 هفته پس از اولین روز LMP آغاز میشود. بنابراین، 2 هفتهی اضافی برای آغاز بارداری شما محاسبه میگردد، درحالی که شما واقعا باردار نیستید. بارداری "رسما" 10 ماه (40 هفته)، نه 9 ماه، طول میکشد که به علت این هفتههای اضافی است.
طول دورهی بارداری مادر چگونه اندازه گیری میگردد؟
دورهی بارداری را میتوان براساس هفته و گاهی روز تقسیم نمود. یک بارداری 3+36 به معنای 36 هفته و 3 روز بارداری است. 40 هفته از بارداری اغلب به 3 دورهی سه ماهه تقسیم میگردد. هر دوره تقریباً 13-12 هفته (یا تقریباً 3 ماه) طول میکشد:
سه ماههی اول: هفتهی 0 تا هفتهی 13+6 (ماه 3-1).
سه ماههی دوم: هفتهی 14+0 تا هفتهی 27+6 (ماه 7-4).
سه ماههی سوم: هفتهی 28+0 تا هفتهی 40+6 (ماه 9-7).
زمان تخمین زده شده برای زایمان (EDD) چیست؟
روزی که نوزاد شما متولد میشود، زمان تخمین زده شده برای زایمان (EDD) نامیده میگردد. تنها از هر 20 زن تنها یکی در تاریخ دقیق زایمان میکنند. ولی، EDD به چند علت مفید است، زیرا با سن حاملگی در طول بارداری میتوان رشد نوزاد را پیگیری نمود. همچنین یک زمانبندی برای برخی آزمایشاتی فراهم میگردد که مادر درطی بارداری خود نیاز خواهد داشت.
EDD چگونه محاسبه میگردد؟
EDD مادر از اولین روز LMP محاسبه میگردد. ولی اگر زمان LMP نامشخص باشد، یک آزمایش اولتراسوند ممکن است در دوره سه ماههی اول انجام گیرد تا تاریخ زایمان ارزیابی گردد. اگر لقاح آزمایشگاهی انجام گرفته باشد، EDD با سن جنین و تاریخ انتقال جنین به رحم تنظیم میگردد.
در طول هفتههای 4-1 بارداری چه اتفاقی میافتد؟
تخمک لقاح یافتهی در حال تقسیم از لولهی فالوپ پایین آمده و به سمت رحم حرکت میکند.
تقریباً پنج روز پس از لقاح، تودههای سلولی در حال تقسیم وارد رحم میشوند.
تقریباً 9-8 روز پس از لقاح، این تودههای سلولی (که اکنون بلاستوسیت نامیده میشوند) به دیوارهی رحم متصل میگردند.
در طول هفتههای 8-5 بارداری چه اتفاقی میافتد؟
جفت شروع به تشکیل میکند.
مغز و طناب نخاعی شروع به تشکیل میکنند.
بافتهایی که قلب را تشکیل خواهند داد، شروع به ضربان میکنند. ضربان قلب طی یک آزمایش اولتراسوند در تقریباً 6 هفته پس از حاملگی قابل شناسایی است.
جوانهی اندامهای حرکتی به صورت دستها و پاهای باله مانند ظاهر میشوند.
چشمها، گوشها و بینی شروع به نمو میکند. پلکها تشکیل میگردند، ولی بسته باقی میمانند.
نمو دستگاه تناسلی آغاز میگردد.
در پایان هفتهی هشتم، تمام سیستمها و اندامهای اصلی بدن نمو خود را آغاز نمودهاند.
در طول هفتههای 12-9 بارداری چه اتفاقی میافتد؟
جوانههای دندانهای آینده ظاهر میگردد.
انگشتان دست و پا شروع به تشکیل میکنند. شکلگیری نیمبند ناخنها نیز آغاز میگردد.
رشد استخوانها و عضلات آغاز میگردد.
روده شروع به شکلگیری میکند.
ستون فقرات نیمبند و قادر به خم شدن است.
پوست نازک و شفاف است.
دستها نمو بیشتری نسبت به پاها یافتهاند.
بازوها از ساقها بلندتر هستند.
در طول هفتههای 16-13 بارداری چه اتفاقی میافتد؟
ابروها، مژهها و ناخنها تشکیل میشوند.
بازوها و ساق پا میتوانند خم شوند.
اندامهای جنسی بیرونی شکل گرفتهاند.
جفت کامل تشکیل شده است.
گوش بیرونی شروع به نمو میکند.
جنین توانایی بلع و شنوایی دارد.
گردن شکل گرفته است.
کلیهها فعال شدهاند و شروع به تولید ادرار میکنند.
در جنینهای مذکر، بیضهها شروع به پایین آمدن از حفرهی شکمی میکنند.
اندامهای تولیدمثلی در هفتهی 14 مذکر و یا مؤنث هستند.
در طول هفتههای 20-17 بارداری چه اتفاقی میافتد؟
واکنش مکیدن ایجاد میگردد. اگر دست به سمت دهان شناور گردد، جنین ممکن است انگشت شست خود را بمکد.
پوست چروکیده میشود و بدن با یک پوشش مومی شکل (ورنیکس) و موهای نازکی (کرک جنینی) پوشیده میگردد.
فعالیت جنین بیشتر میگردد. شما ممکن است قادر به احساس حرکت جنین باشید.
جنین به صورت منظم میخوابد و از خواب بیدار میگردد.
ناخنها تا سر انگشتها رشد میکنند.
کیسه صفرا شروع به تولید صفرا میکند که برای هضم مواد غذایی لازم است.
در جنینهای مؤنث، تخمکها در تخمدان تشکیل میگردند.
این امکان وجود دارد تا با سونوگرافی جنسیت نوزاد تعیین گردد.
در طول هفتههای 24-21 بارداری چه اتفاقی میافتد؟
موهای واقعی شروع به رشد میکنند.
مغز با سرعت در حال نمو است.
چشمها شروع به باز شدن میکنند.
اثرات انگشت و کف دست قابل مشاهده است.
ریهها به طور کامل تشکیل شدهاند، ولی هنوز فعالیت ندارند.
در طول هفتههای 28-25 بارداری چه اتفاقی میافتد؟
چشمها میتوانند باز و بسته شوند و تغییرات نور را حس کنند.
کرکهای جنینی شروع به ناپدید شدن میکنند.
جنین ضربه میزند و حرکت میکند.
جنین قادر به درک حرکت و پاسخ به صداهاست.
سلولهای ریه شروع به تولید سورفکتانت میکند.
در طول هفتههای 32-29 بارداری چه اتفاقی میافتد؟
با پایان مراحل اصلی نمو جنینی، وزن جنین با سرعت افزایش مییابد.
استخوانها سختتر میگردند، ولی جمجمه هنوز برای زایمان نرم و انعطاف پذیر است.
نواحی مختلف مغز در حال تشکیل هستند.
جوانههای چشایی نمو یافته و جنین قادر است تا مزهی شیرینی و ترشی را حس کند.
اکنون ممکن است جنین سکسکه کند.
در طول هفتههای 36-33 بارداری چه اتفاقی میافتد؟
جنین معمولاً در حالت سر-پایین قرار میگیرد تا برای تولد آماده باشد.
نمو مغز ادامه دارد.
چروکهای پوست کاهش مییابد.
ریهها کامل شدهاند و برای فعالیت خارج از رحم آماده هستند.
الگوهای خواب درحال نمو است.
در طول هفتههای 40-37 بارداری چه اتفاقی میافتد؟
جنین در لگن پایینتر میآید.
چربی بیشتری، بخصوص اطراف زانوها، قوزکها و شانهها تجمع مییابد.
در طی آخرین ماه بارداری وزن جنین به ازای هر هفته تقریباً 230 گرم افزایش مییابد.
• چه تغییراتی در دوره ی بارداری در بدن رخ می دهد که می تواند روال ورزش کردن من را تغییر دهد؟
• چه ورزش هایی در دوره ی باردارای بی خطر هستند؟
• از چه ورزش هایی در دوره ی بارداری باید اجتناب کرد؟
• چه نکاتی را در هنگام ورزش در دوره ی بارداری باید در نظر گرفت؟

• چه علائمی اخطار می دهند که من باید ورزش کردن را متوقف کنم؟
• چگونه من می توانم پس از تولد نوزاد به روند عادی ورزش کردن برگردم؟
ورزش در دوره ی باردارای چه مزایایی دارد؟
فعالیت و ورزش به مدت 30 دقیقه در اغلب، ولی نه همیشه، روز های هفته می تواند مزایایی را برای سلامتی شما در دوره ی بارداری در بر داشته باشد:
• به کاهش کمر درد، یبوست، نفخ، و تورم کمک می کند
• ممکن است از دیابت بارداری جلوگیری کند یا آن را درمان نماید
• انرژی شما را افزایش می دهد
• وضعیت روحی شما را بهبود می بخشد
• وضعیت جسمی شما را بهبود می بخشد
• کشیدگی، قدرت و دوام ماهیچه ها را افزایش می دهد
• کمک می کند تا بهتر بخوابید
فعالیت منظم کمک می کند تا در دوره ی بارداری آمادگی خود را حفظ کنید و ممکن است توانایی شما را برای زایمان بهبود بخشد. همچنین کمک خواهد کرد که پس از زایمان راحت تر به وضعیت طبیعی خود برگردید.
چه تغییراتی در دوره ی بارداری در بدن رخ می دهد که می تواند روال ورزش کردن من را تغییر دهد؟
هورمون هایی که در دوره ی بارداری ترشح می گردند، باعث می شود تا رباط های دخیل در پشتیبانی اتصال مفاصل، شل گردند. این باعث تحرک بیشتر مفاصل شده و احتمال آسیب را افزایش می دهد. وزن اضافی در جلوی بدن شما در دوره ی بارداری مرکز ثقل بدن و محل فشار بر مفاصل و ماهیچه ها را بخصوص در لگن و پایین کمر تغییر می دهد. این ممکن است تعادل شما را کم کند و باعث کمر درد گردد و نیز باعث افزایش احتمال افتادن شما، بخصوص در اواخر باردارای می شود. وزن اضافی که شما در دوره ی بارداری حمل می-کنید، باعث می شود که کار بدنی شما سخت تر از قبل بارداری باشد.
چه ورزش هایی در دوره ی باردارای بی خطر هستند؟
برخی از ورزش ها در دوره ی بارداری، حتی برای مبتدی ها، بی خطر است:
• پیاده روی برای هر فردی ورزشی مناسب است.
• شنا برای بدن شما عالی است، زیرا بسیاری از عضلات فعالیت می کنند.
• دوچرخه سواری یک ورزش هوازی مناسب است.
• ورزش های هوازی راهی مناسب برای حفظ سلامت قلب و ریه هاست.
• اگر شما قبل از بارداری می دویدید، شما گاهی می توانید در دوره ی بارداری نیز آن را ادامه دهید، اما ممکن است مجبور باشید روند روزانه خود را تغییر دهید.
از چه ورزش هایی در دوره ی بارداری باید اجتناب کرد؟
معمولاً از ورزش هایی که دارای خطر بالای سقوط و افتادن هستند، نظیر ژیمناستیک، اسکی روی آب، و اسب سواری باید اجتناب کرد. برخی از ورزش های با راکت نیز ممکن است خطر افتادن را به علت تغییر تعادل شما افزایش دهند. ورزش های دیگری که باید اجتناب شوند، شامل:
• اسکی روی برف- تغییر تعادل شما ممکن است شما را در معرض خطر بیشتر آسیب و سقوط قرار دهد. همچنین شما ممکن است در معرض خطر بیماری ارتفاع قرار گیرید که ناشی از تنفس هوای محتوی اکسیژن پایین است.
• ورزش های گروهی، نظیر هاکی، بسکتبال و فوتبال- این ورزش ها می تواند باعث آسیب به شما و فرزندتان گردد.
• غواصی- غواصی ممکن است فرزند شما را در معرض بیماری "کاهش فشار ناگهانی" قرار دهد، یک بیماری جدی که ناشی از تغییرات فشار اطراف بدن است.
چه نکاتی را در هنگام ورزش در دوره ی بارداری باید در نظر گرفت؟
تغییرات بدن شما می تواند برخی وضعیت ها و فعالیت های خاص را برای شما و فرزندتان خطرناک سازد. در هنگام ورزش،سعی کنید از فعالیت هایی اجتناب کنید که به پرش، نزاع، تغییرات سریع در جهات نیاز دارند و ممکن است باعث کشش مفاصل و آسیب به شما گردند. خطر گرمازدگی در دوره ی بارداری افزایش می یابد که به علت از دست دادن مایعات بدن بوده و منجر به دهیدراته شدن و مسائلی در دوره ی بارداری می گردد.
هنگام ورزش، دستورالعمل های زیر را برای افزایش ایمنی و سلامت رعایت کنید:
• پس از اولین سه ماهه ی بارداری، از هر گونه فعالیتی با استفاده از کمر اجتناب کنید.
• اگر شما مدت زمانی ورزش نکرده اید، به آرامی شروع کنید. با 5 دقیقه ورزش در روز شروع کنید و هر هفته 5 دقیقه به مدت زمان ورزش اصافه کنید تا زمانیکه به 30 دقیقه ورزش در روز دست یابید.
• از ورزش شدید در گرما، هوای مرطوب و هنگامی که تب دارید، خودداری کنید.
• لباس مناسب بپوشید تا شما را خنک نگه دارد.
• کرست مناسب بپوشید تا از سینه های شما حفاظت کند.
• آب فراوان بنوشید تا از گرما زدگی و از دست رفتن آب بدنتان ممانعت گردد.
• اطمینان حاصل کنید که مقدار کالری اضافی لازم در دوره ی بارداری را مصرف نمایید.
چه علائمی اخطار می دهند که من باید ورزش کردن را متوقف کنم؟
اگر هریک از علائم زیر را داشتید، از ورزش کردن خودداری کنید و پزشک خود را مطلع سازید:
• خونریزی واژن
• ضعف و سرگیجه
• تنفش کوتاه و شدید
• درد سینه
• سر درد
• ضعف عضلانی
• درد و تورم پا
• انقباضات رحمی
• کاهش تحرک جنین
• ترشح مایعات از واژن
چگونه من می توانم پس از تولد نوزاد به روند عادی ورزش کردن برگردم؟
پیاده روی روشی مناسب برای شورع دوباره ی ورزش کردن است. پیاده روی سریع چند بار در هفته شما را برای ورزش های قدرتی تر آماده می کند. پیاده روی دارای مزایای دیگری هم برای شما و هم برای نوزادتان است که باعث تنفس هوای تازه می گردد. وقتی احساس قدرت بیشتری کردید، به ورزش شدیدتر روی بیاورید.
• دوره ی بارداری چقدر طول می کشد؟
• زمان وضع حمل چیست؟
• چه وقایعی طی سه ماهه ی اول بارداری رخ می دهد؟
• چه وقایعی طی سه ماهه ی دوم بارداری رخ می دهد؟
• چه وقایعی طی سه ماهه ی سوم بارداری رخ می دهد؟ 
• آیا رابطه ی جنسی در دوره ی باردارای صحیح است؟
• اگر سیگار بکشم، چه می شود؟
• آیا باید من در معاینه ی مراقبت قبل از تولد همسرم شرکت کنم؟
• چه آزمایشاتی در اولین جلسه ی معاینه ی قبل از تولد همسر من انجام خواهد شد؟
• چه موقع یک تست سونوگرافی انجام خواهد شد؟
• جلسات معاینه ی قبل از تولد شامل چه تست های دیگری خواهد بود؟
• چگونه من می توانم به آماده سازی برای تولد کمک کنم؟
• در طول زایمان چه چیز انتظار می رود؟
• چطور من می توانم به همسرم درطی زایمان کمک کنم؟
• همسر من پس از وضع حمل چه چیزهایی را تجربه می کند؟
• افسردگی پس از زایمان چیست؟
• علائم افسردگی پس از زایمان چیست؟
• در دوران شیردهی چگونه می توانم با نوزاد ارتباط برقرارکنم؟
• چه موقع پس از تولد می توانم با همسر خود مقاربت کنم؟
دوره ی بارداری چقدر طول می کشد؟
بارداری 40 هفته طول می کشد که معادل 9 ماه است. این 9 ماه به سه بخش 3 ماهه تقسیم می گردد که دوره ی سه ماهه نام دارد.
زمان وضع حمل چیست؟
زمان وضع حمل که توسط پزشک همسرتان تعیین می شود تنها یک ارزیابی از زمانی است که نوزاد شما متولد خواهد شد. به منظور تخمین زمان وضع حمل تنها این فرمول ساده را رعایت نمایید: تاریخ اولین روز از آخرین دوره قاعدگی همسرتان را در نظر بگیرید و سه ماه به آن اضافه کنید. سپس هفت روز اضافه کنید تا زمان زایمان به دست آید.
چه وقایعی طی سه ماهه ی اول بارداری رخ می دهد؟
در اولین سه ماه دوره ی بارداری، اغلب زنان نیاز به استراحت بیشتری دارند، زنان در اوایل بارداری همچنین ممکن است علائمی از تهوع و استفراغ داشته باشند. اگرچه معمولاً تحت عنوان " تهوع صبحگاهی" شناخته می شود، ولی این علائم می تواند در هر زمان از روز یا شب رخ دهد.
چه وقایعی طی سه ماهه ی دوم بارداری رخ می دهد؟
برای اغلب زنان، دومین سه ماه دوره ی بارداری (هفته های 28-14) زمانی است که آن ها احساس بهتری دارند. چون بدن آن ها با بارداری تطابق یافته است، مادر از نظر فیزیکی معمولاً احساس بهتری را داراست. در این زمان سطح انرژی او بهبود می یابد و بیماری صبحگاهی معمولاً برطرف شده است.
چه وقایعی طی سه ماهه ی سوم بارداری رخ می دهد؟
در سومین سه ماه دوره ی بارداری (هفته های 40-28)، همسر شما ممکن است برخی ناراحتی ها را به علت بزرگ تر شدن جنین و آماده شدن بدن او برای زایمان احساس کند. او ممکن است با خوابیدن، راه رفتن سریع و انجام وظایف عادی دچار مشکل گردد.
آیا رابطه ی جنسی در دوره ی باردارای صحیح است؟
تا زمانی که پزشک همسر شما خلاف این را نگفته باشد، شما و همسرتان می توانید در هر موقع از این 9 ماه رابطه جنسی برقرار کنید.
اگر سیگار بکشم، چه می شود؟
سیگار نکشیدن اطراف همسرتان مهم است، زیرا مواد شیمیایی موجود در دود سیگار می تواند به نوزاد هم قبل و هم بعد از تولد آسیب بزند. نوزادان در معرض دود سیگار دارای افزایش خطر گسترش آسم و سندروم مرگ ناگهانی نوزاد هستند.
آیا باید من در معاینه ی مراقبت قبل از تولد همسرم شرکت کنم؟
این ممکن است مفید باشد که شما در برخی معاینات همسر خود حضور داشته باشید. در یکی از اولین معاینات، شما و همسرتان درباره ی سابقه سلامت خود و خانوادتان صحبت خواهید کرد. اگر شما یک سابقه خانوادگی قوی از یک بیماری خاص دارید، شما ممکن است دارای یک ژن دخیل در این بیماری باشید که به فرزندتان قابل انتقال است. اگر شما قادر به حضور در معاینات نیستید، اطمینان حاصل کنید که همسرتان از سابقه خانوادگی شما آگاه است.
چه آزمایشاتی در اولین جلسه ی معاینه ی قبل از تولد همسر من انجام خواهد شد؟
همسر شما ممکن است که این آزمایشات را در اولین معاینه ی خود داشته باشد:
• ارزیابی کامل فیزیکی با آزمایش ادرار و خون
• ارزیابی لگن
• اندازه گیری قد، وزن و فشار خون
تمام زنان باردار برای ویروس نقض ایمنی انسان (HIV) و سیفلیس آزمایش می شوند. بسیاری از زنان همچنین آزمایشات روتینی را برای دیگر بیماری های مقاربتی انجام می دهند.
چه موقع یک تست سونوگرافی انجام خواهد شد؟
اغلب زنان یک تست سونوگرافی را در هفته های 20-18 از بارداری انجام می دهند. این تست یک تخمین از سن واقعی جنین و وضعیت رشد و نمو جنین فراهم می سازد. همچنین ممکن است با این تست جنسیت نوزاد را تعیین نمود.
جلسات معاینه ی قبل از تولد شامل چه تست های دیگری خواهد بود؟
معاینات پس از تولد بعدی شامل تست ها و آزمون های زیر است:
• ارزیابی سرعت ضربان قلب نوزاد
• بررسی فشار خون همسرتان
• آزمایش ادرار برای علائم دیابت حاملگی
• اندازه گیری وزن
• اندازه گیری قد جنین به منظور تعیین رشد نوزاد
• بررسی حالت قرارگیری جنین
• تست های غربالگری برای نواقض جنینی
• آزمایش خون برای غربالگری دیابت بارداری
• تست غربالگری برای استریپتوکوکوس B
چگونه من می توانم به آماده سازی برای تولد کمک کنم؟
شما با اجرای مراحل زیر می توانید به آماده سازی همسرتان برای وضع حمل کمک کنید:
• در کلاس های زایمان ثبت نام کنید.
• از بیمارستان بازدید کنید.
• در اتومبیل صندلی نوزاد قرار دهید.
در طول وضع حمل چه چیز انتظار می رود؟
وضع حمل در سه مرحله رخ می دهد و ممکن است بین 10 ساعت تا 20 ساعت طول بکشد. اگر وضعیت اورژانسی در حین وضع حمل رخ دهد، ممکن است از شما خواسته شود تا اتاق را ترک کنید. اگرچه دراین زمان احتمالاً جای هیچ سؤالی وجود ندارد و شاید بعداً یک نفر علت را توضیح دهد.
چطور من می توانم به همسرم درطی زایمان کمک کنم؟
اگرچه همسر شما کسی است که وضع حمل می کند، ولی شما می توانید کمک زیادی در حین زایمان و در اتاق زایمان انجام دهید:
• به پرت کردن حواس همسرتان در اولین مرحله از زایمان کمک کنید.
• کمی با همسرتان قدم بزنید مگر اینکه با او توصیه شده باشد که در تخت بماند.
• زمان انقباض های او را در نظر داشته باشید.
• پیشنهاد می شود که درحین انقباض زایمان پشت و شانه های همسرتان را مالش دهید.
• با استفاده از روش هایی که در کلاس زایمان آموخته اید، به آرام کردن همسرتان کمک کنید.
• در مرحله ی فشار زایمان، همسرتان را تشویق کنید.
همسر من پس از وضع حمل چه چیزهایی را تجربه می کند؟
دوره ی پس از تولد 6 هفته طول می کشد و اغلب زنان در این دوره احساس خستگی و درد دارند که به مدت چند روز تا چند هفته پس از تولد ادامه دارد. زنانی که سزارین شده اند، زمان بیشتری برای بهبودی نیاز دارند. همچنین یک نوزاد در منزل ممکن است استرس زا باشد. شما، همسرتان و فرزندان دیگر نیاز به تنظیم یک زندگی جدید دارید.
افسردگی پس از زایمان چیست؟
بسیار شایع است که مادران جدید پس از زایمان احساس ناراحتی، افسردگی و نگرانی داشته باشند. بسیاری از این مادران احساس ملایمی از افسردگی به نام افسردگی پس از زایمان دارند. هنگامی که این احساس شدیدتر گردد یا بیش از یک هفته یا دو هفته طول بکشد، ممکن است علامتی از یک عارضه ی شدیدتر به نام بحران پس از تولد باشد. افسردگی پس از تولد همچنین چند هفته پس از تولد نیز قابل رخ دادن است. زنان دارای سابقه ی افسردگی در معرض خطر بالاتری از این عارضه هستند.
علائم افسردگی پس از زایمان چیست؟
زنی که به تازگی مادر شده است، اگر هریک از علائم و نشانه های زیر را داشته باشد، ممکن است که در حال ابتلا- یا دارای- بحران روحی پس از زایمان باشد:
• افسردگی بعد از یک هفته شروع به محو شدن نکرده و یا مادر احساس بدتری می کند.
• مادر احساس غم، شک، گناه یا درماندگی می کند و به نظر می رسد که هرهفته افزایش یافته و به طریقی از فعالیت عادی جلوگیری می کند.
• مادر قادر به مراقبت از خود یا نوزادش نیست.
• مادر با انجام کارهای خانه داری یا شغلی دچار مشکل می شود.
• اشتهای او تغییر می کند.
• کارهای موردعلاقه ی خود را دیگر انجام نمی دهد.
• نگرانی درباره ی نوزاد بیش از اندازه است یا مادر علاقه ی خود را به نوزاد از دست می دهد.
• حملات هراس و وحشتزدگی رخ می دهد. مادر ممکن است از اینکه تنها با نوزاد بماند، احساس هراس کند.
• مادر از آسیب به فرزندش هراس دارد.
• افکار خودکشی یا آسیب به خود در مادر ایجاد می گردد.
در دوران شیردهی چگونه می توانم با نوزاد ارتباط برقرارکنم؟
برخی از پدران احساس می کنند که در هنگام شیردهی نوزاد باید خارج شوند. ولی اگر همسر شما قصد شیر دادن به نوزاد را دارد، راه هایی وجود دارد تا شما هم کمی در این عمل شریک باشید:
• کودک را برای خوردن شیر پیش مادر ببرید.
• سپس کودک را معاوضه کنید تا آروغ بزند.
• کودک را در آغوش گرفته تا خواب رود.
• اگر مادر شیر خود را در شیشه کرده باشد، به غذا خوردن نوزاد کمک کنید.
چه موقع پس از تولد می توانم با همسر خود مقاربت کنم؟
هیچ الزامی از یک "دوره ی انتظار" بعد تولد برای مقاربت زن وجود ندارد. هرچند برخی پزشکان 6-4 هفته را پیشنهاد می کنند. احتمال رخداد مشکل، نظیر خونریزی یا عفونت، تقریباً دو ماه پس از تولد کم است.
• چگونه ممکن است که عضلات پشت در دوره ی بارداری کشیده شوند؟
• چگونه ضعف عضلات شکمی می تواند در دوره ی بارداری کمر را متأثر نماید؟
• چگونه هورمون های بارداری در کمر درد نقش دارند؟
• چه اقداماتی می توان انجام داد تا از کمر درد جلوگیری کرد؟
• چگونه می توان کمر درد را کاهش داد؟
• چه موقع من باید با پزشک یا مامای خود در مورد کمر درد تماس بگیرم؟ 
چه عواملی باعث کمر درد در دوره ی بارداری می گردد؟
تغییرات زیر در دوره ی بارداری می تواند منجر به کمر درد گردد:
• کشیده شدن عضلات پشت
• ضعف عضلات شکمی
• هورمون های بارداری
چگونه ممکن است که عضلات پشت در دوره ی بارداری کشیده شوند؟
علت اصلی کمر درد در دوره ی بارداری کشیده شدن عضلات پشت است. همانطور که از زمان بارداری می گذرد، جنین شما سنگین تر می گردد. به علت اینکه این افزایش وزن در جلوی شکم شما فشار وارد می کند، شما به طور طبیعی به جلو خم می گردید و برای اینکه تعادل خود را حفظ نمایید، وضعیت بدن شما تغییر می کند. شما ممکن است که به عقب متمایل شوید که این خود عملکرد عضلات پشت را دشوارتر می کند. کشش بیشتر ممکن است منجر به درد، سختی و خشکی کمر گردد.
چگونه ضعف عضلات شکمی می تواند در دوره ی بارداری کمر را متأثر نماید؟
عضلات شکمی از ستون مهره ها پشتیبانی می کند و نقش مهمی را در سلامت کمر ایفا می نماید. در طی بارداری، این عضلات کشیده شده و ممکن است تضعیف گردند. این تغییرات همچنین می توانند خطر آسیب به کمر را در طی فعالیت و ورزش افزایش دهند.
چگونه هورمون های بارداری در کمر درد نقش دارند؟
برای آماده سازی عبور نوزاد از کانال زایمان، هورمون باعث شل شدن رباط های مفاصل لگن می گردد. این شل شدن به مفاصل امکان می دهد تا منعطف تر گردند، ولی همچنین می تواند در صورت تحرک بیشتر مفاصل منجر به کمر درد گردد.
چه اقداماتی قابل انجام است تا از کمر درد در دوره ی بارداری جلوگیری کرد؟
به منظور کمک به جلوگیری از کمر درد، باید مراقب نحوه ی ایستادن، نشستن و حرکت خود باشید.
در اینجا برخی نکاتی هستند که ممکن است مفید باشند:
• کفش های مناسب کف پا بپوشید. کفش های صاف معمولاً به علت حفاظت کم از کف پا مناسب نیستند. کفش های پاشنه بلند ممکن است که شما را به سمت جلو متمایل کنند و بیشتر ممکن است باعث سقوط شما گردند.
• دقت کنید بر روی یک تشک سفت بخوابید. تشک های سفت ممکن است از کمر شما در طی دوره بارداری بیشتر حفاظت کنند.
• هرگز برای برداشتن اشیا از کمر خم نشوید، زانوی خود را خم کنید و کمر خود را صاف نگهدارید.
• بر روی صندلی های با پشتی مناسب بنشینید یا از یک بالشتک در پشت بخش پایینی کمر خود استفاده نمایید. دستگاه های اختصاصی به نام تکیه گاه های کمری در فروشگاه های وسایل پزشکی و اداری در دسترس هستند. سعی کنید تا برطرفین خود با یک یا دو بالشت بین پاها و یا زیر شکم خود برای تکیه گاه بخوابید.
چگونه می توان کمر درد را کاهش داد؟
به طور منظم ورزش کنید. ورزش باعث تقویت کمر و عضلاتی که از کمر و پاهای شما پشتیبانی می کنند، می-شود. حرکات ورزشی نه تنها کمر درد را کاهش می دهند، بلکه به آمادگی شما برای وضع حمل و تولد نوزاد نیز کمک می کند. شما همچنین می توانید از گرما یا سرما برای ناحیه ی دردناک استفاده نمایید.
چه موقع من باید با کارشناس سلامت خود در مورد کمر درد در دوره ی بارداری تماس حاصل کنم؟
اگر شما درد شدیدی دارید، یا اگر درد برای بیش از دوهفته طول کشید، شما باید با پزشک خود تماس بگیرید. کمر درد می تواند علامت زایمان زودرس و همچنین علامت عفونت مسیر ادراری باشد.
همچنین در صورت احساس تب، یا سوزش هنگام ادرار یا خونریزی واژینال علاوه بر کمر درد با پزشک خود تماس بگیرید.
• برخی از تغییرات پوستی رایج که در دوران بارداری رخ می دهد، کدام است؟
• علت این تغییرات پوستی در دوره ی بارداری کدام است؟
• چرا بر روی پوست در دوره ی بارداری لکه ها و نقاط سیاه ظاهر می شود؟
• علائم کش آمدن پوست کدام است؟
• آیا جوش پوستی در دوران بارداری رایج است؟ 
• اگر در دوران بارداری من مبتلا به جوش پوستی شوم، چگونه آن را درمان کنم؟
• آیا به منظور درمان آکنه می توان از داروهای بدون نیاز به نسخه استفاده کرد؟
• آیا به منظور درمان جوش پوستی می توان از داروهای تجویزی استفاده کرد؟
• علت ورید های عنکبوتی کدام است؟
• علت ورید های واریسی کدام است؟
• آیا می توان از بروز ورید های واریسی جلوگیری کرد؟
• پس از تولد نوزاد چه تغییراتی ممکن است برای موی مادر رخ دهد؟
• در دوره ی بارداری چه تغییراتی در ناخن ها قابل انتظار است؟
• برخی از تغییرات پوستی غیرمعمول که در دوران بارداری رخ می دهد، کدام است؟
• جوش های کهیری خارش دار و پلاک های بارداری (PUPPP) چیست؟
• خارش پوست در دوران بارداری چیست؟
• کلستاز داخل کبدی بارداری (ICP) چیست؟
برخی از تغییرات پوستی رایج که در دوران بارداری رخ می دهد، کدام است؟
بسیاری از زنان تغییراتی را در پوست، ناخن ها و موی خود در دوره ی بارداری مشاهده می کنند. برخی از معمول ترین تغییرات شامل موارد زیر است:
• نقاط تیره بر روی سینه ها، نوک پستان و ران ها
• ملاسما - لکه های قهوه ای بر صورت اطراف چانه ها، بینی و پیشانی
• خطوط سیاه - خطی که از ناف تا موهای شرم گاهی ادامه دارد
• علائم کشیده شدن پوست
• آکنه
• وریدهای عنکبوتی
• وریدهای واریسی
• تغییرات در رشد ناخن ها و مو
علت این تغییرات پوستی در دوره ی بارداری کدام است؟
برخی به علت تغییراتی هورمونی است که در دوره ی بارداری رخ می دهد. برای اغلب تغییرات پوست، پزشکان از علت اغلب این تغییرات اطلاع ندارند.
چرا بر روی پوست در دوره ی بارداری لکه ها و نقاط سیاه ظاهر می شود؟
لکه ها و نقاط سیاه به علت افزایش ملانین بدن- یک ماده ی طبیعی که باعث رنگی شدن مو و پوست می گردد- هستند. نقاط سیاه و ملاسما معمولاً پس از تولد نوزاد محو می گردند. برخی زنان، به هرحال، ممکن است دارای لکه های تیره ای باشند که تا سال ها باقی بماند. برای کمک به جلوگیری از بدتر شدن ملاسما، هر روز هنگام بیرون رفتن باید کرم ضدآفتاب و کلاه لبه دار استفاده کرد.
علائم کش آمدن پوست چیست؟
با رشد شکم ممکن است در پوست شما خطوط مایل به قرمزی به نام علائم کش آمدن ظاهر گردد. در سه ماهه ی سوم، بسیاری از زنان دارای علائم کش آمدن بر شکم، باسن، سینه ها و یا ران ها هستند. استفاده از یک مرطوب کننده ممکن است پوست شما را نرم نگه دارد، ولی این به پاک کردن علائم کششی کمک نمی کند. اغلب علائم کش آمدن پس از تولد فرزند محو می گردد، ولی ممکن است این علائم هرگز به طور کامل از بین نرود.
آیا جوش پوستی در دوران بارداری رایج است؟
بسیاری از زنان دارای جوش (آکنه) در دوره ی بارداری هستند. برخی قبلاً جوش داشته اند، ولی ملاحظه شده است که این جوش ها در دوره ی بارداری بدتر می گردد. زنان دیگر که ممکن است همیشه دارای پوست شفاف بوده باشند، ممکن است در هنگام بارداری جوش بزنند.
اگر در دوران بارداری مبتلا به جوش پوستی گردم، چگونه آن را درمان کنم؟
اگر شما در دوره ی بارداری مبتلا به جوش و آکنه شدید، مراحل زیر را برای درمان پوست خود اتخاذ کنید:
• صورت خود را دوبار در روز با یک صابون ملایم و آب ولرم بشویید.
• اگر موهای شما چرب است، آن ها را هر روز با شامپو بشویید و سعی کنید تا آن ها را ببنیدید.
• از فشردن جوش ها خودداری کنید تا مانع از پخش شدن آن گردد.
• وسایل آرایشی بدون روغن را انتخاب کنید.
آیا به منظور درمان جوش پوستی می توان از داروهای بدون نیاز به نسخه استفاده کرد؟
محصولات بدون نسخه محتوی ترکیبات زیر می توانند در دوران بارداری استفاده گردند:
• بنزوئیل پروکسید موضعی
• آزلائیک اسید
• سالیسیک اسید موضعی
• گلیکولیک اسید
اگر شما بخواهید از یکی از محصولاتی استفاده کنید که شامل هیچ یک از ترکیبات بالا نباشند، با پزشک خود تماس بگیرید.
آیا به منظور درمان جوش پوستی می توان از داروهای تجویزی استفاده کرد؟
برخی داروهای تجویزی جوش نباید در هنگام بارداری استفاده شوند:
• هورمون درمانی- چندین دارو که هورمون های خاص را مهار می کنند، می توانند برای درمان جوش استفاده شوند. کاربرد آن ها در دوره ی بارداری به علت خطر نقص های تولد توصیه نمی گردد.
• ایزوترتینوئین- این دارو یک شکل از ویتامین A است و ممکن است نواقص تولد شدیدی را از جمله ناتوانی ذهنی، نقص قلبی و مغزی تهدید کننده ی حیات و اختلالات دیگر فیزیکی را باعث شود.
• تتراسایکلین های خوراکی- این آنتی بیوتیک اگر پس از چهارمین ماه بارداری مصرف شود می تواند باعث رنگ غیرطبیعی دندان نوزاد گردد و همچنین تا زمانی که مصرف می شود ممکن است رشد استخوان های نوزاد را تحت تأثیر قرار دهد.
• رتینوئیدهای موضعی- این داروها شکلی از ویتامین A هستند و در خانواده ی مشابه داروی ایزونرتینوئین ها قرار دارند. برخلاف ایزونرتینوئین ، رتینوئیدهای موضعی در پوست به کار می روند و مقدار داروی جذب شده توسط بدن پایین است. هرچند توصیه می گردد که استفاده از این دارو در دوره ی بارداری خودداری گردد. برخی رتینوئیدها از طریق نسخه قابل دسترس هستند.
علت ورید های عنکبوتی کدام است؟
تغییرات هورمونی و مقادیر بیشتر خون در بدن شما در دوره ی بارداری می تواند باعث ظاهر شدن وریدهای قرمز نازک در بدن شما گردد که به عنوان ورید های عنکبوتی شناخته می شود و در صورت، گردن و بازوها ظاهر می گردد. این سرخی باید پس از تولد نوزاد محو گردد.
علت وریدهای واریسی کدام است؟
وزن و فشار رحم مادر می تواند جریان خون را از بخش پایینی بدن کاهش دهد و باعث شود سیاهرگ ها در پاهای شما متورم، دردناک و آبی رنگ گردند. این ها وریدهای واریسی نامیده می شوند. این وریدها همچنین در واژن و مقعد نیز ظاهر می گردند (معمولاً هموروئیدها نام دارند). در اغلب موارد، وریدهای واریسی یک مشکل زیبایی محسوب می گردند که پس از تولد نوزاد محو خواهد شد.
آیا می توان از وریدهای واریسی جلوگیری کرد؟
اگرچه شما نمی توانید از آن ها جلوگیری کنید، ولی برخی چیزهایی که شما می توانید انجام دهید تا تورم و درد کاهش یابد و از بدتر شدن این وریدهای واریسی جلوگیری گردد:
• اگر مجبورید به مدت های طولانی بنشینید یا بایستید، دقت کنید که هر چند گاهی جابجا شوید.
• بر روی پاهای خود به مدت طولانی ننشینید.
• پاهای خود را تا جایی که می توانید بر روی صندلی یا نیمکت تکیه دهید.
• به طور منظم ورزش هایی نظیر شنا، پیاده روی یا دوچرخه سواری انجام دهید.
• درخانه ساپورت بپوشید.
• با خوردن غذاهای غنی از فیبر و نوشیدن آب فراوان از یبوست جلوگیری کنید.
در دوره ی بارداری چه تغییراتی ممکن است برای مو رخ دهد؟
تغییرات هورمونی در دوره ی بارداری ممکن است باعث شود تا در سر یا بدن مادر موهای بیشتری رشد کند یا این موها ضخیم تر گردند. در برخی مواقع مو در جاهایی رشد می کند، همانند صورت، چانه، شکم و بازوها، که به طور طبیعی در بدن زنان فاقد مو است. 6 ماه پس از تولد نوزاد موها باید به حالت طبیعی برگردد.
پس از تولد نوزاد چه تغییراتی ممکن است برای موی مادر رخ دهد؟
تقریباً 3 ماه پس از تولد نوزاد، در اغلب زنان مشاهده می شود که موی سر از فرق سر کاهش می یابد. این بدین علت رخ می دهد که هورمون ها به سطح طبیعی بر می گردد و اجازه می دهد تا موها به چرخه طبیعی رشد و ریزش خود برگردند. موهای مادر باید در طول 6-3 ماه به طور کامل به رشد طبیعی خود برگردد.
در دوره ی بارداری چه تغییراتی در ناخن ها قابل انتظار است؟
در برخی زنان مشاهده شده است که ناخن ها در دوره ی بارداری با سرعت بیشتری رشد می کنند. در برخی دیگر ملاحظه می شود که ناخن ها راحت تر می شکند. همانند تغییرات در مو، تغییرات ناخن مادر نیز پس از تولد نوزادبرطرف خواهد شد.
برخی از تغییرات پوستی غیرمعمول که در دوران بارداری رخ می دهد، کدام است؟
برخی عوارض پوستی غیرمعمول می تواند در دوره ی بارداری رخ دهد. این تغییرات ممکن است باعث علائم و نشانه هایی نظیر خارش و برآمدگی پوستی گردد.
جوش های کهیری خاررش دار و پلاک های بارداری (PUPPP) چیست؟
در این عارضه، برآمدگی ها و توده های کوچکی بر پوست در اواخر بارداری ظاهر می گردد. این برآمدگی ها می تواند لکه-های بزرگی را شکل دهد که دارای خارش فراوان است. این برآمدگی ها ابتدا بر روی شکم ظاهر می گردد و سپس می-تواند به ران، باسن و سینه سرایت کند. علت PUPPP هنوز مشخص نیست و معمولاً پس از تولد نوزاد برطرف می گردد.
خارش پوست در دوران بارداری چیست؟
با خارش پوست در دوره ی بارداری، برآمدگی های کوچکی که شبیه نیش حشرات است، می تواند تقریباً در هرجای پوست ظاهر گردد. این عارضه می تواند در هر زمان از بارداری رخ دهد و اغلب با تعداد کمی برآمدگی شروع شده و هر روز تعداد آن افزایش می یابد. و به نظر می رسد به علت تغییرات سیستم ایمنی باشد که در دوره ی بارداری رخ می دهد. خارش پوستی برای چندین ماه طول می کشد و حتی ممکن است که تا پس از تولد نوزاد نیز ادامه یابد.
کلستاز داخل کبدی بارداری (ICP) چیست؟
کلستاز داخل کبدی بارداری (ICP) شایع ترین عارضه ی کبدی است که در دوره ی بارداری رخ می دهد. علائم اصلی ICP خارش شدید بدون هیچگونه جوش پوستی است. خارش معمولاً در کف دست و پاها رخ می دهد، ولی همچنین ممکن است به بالاتنه نیز گسترش یابد. علائم معمولاً درطی سومین سه ماه بارداری آغاز می گردد، ولی گاهی تا چند روز پس از تولد نیز ادامه می یابد. ICP ممکن است خطر تولد زودرس و برخی مشکلات دیگر را افزایش دهد.
بهترین زمان برای مسافرت در دوره ی بارداری چه موقع است؟
• چه چیزهایی درباره ی برنامه ریزی سفرهای طولانی با اتومبیل در دوره ی بارداری باید دانست؟
• چه چیزهایی درباره ی سفرهای هوایی در هنگام بارداری باید دانست؟
• در هنگام بارداری چگونه می توان برای سفر به خارج از کشور آماده شد؟ 
• چه چیزهایی را باید در هنگام بارداری برای سفرهای طولانی از کشور در نظر گرفت؟
•
بهترین زمان برای مسافرت در دوره ی بارداری چه موقع است؟
بهترین زمان برای مسافرت به نظر می رسد که اواسط بارداری، بین هفته های 14 و 28 باشد. شرایط اضطراری بارداری (نیازهای اورژانسی) اغلب در سه ماهه ی اول و سوم رخ می دهد. به هرحال پس از هفته ی 28 ممکن است جابجایی و نشستن بلندمدت برای شما دشوار باشد.
چه چیزهایی درباره ی برنامه ریزی سفرهای طولانی با اتومبیل در دوره ی بارداری باید دانست؟
در هنگام مسافرت با اتومبیل، هر روز مقدار کمی رانندگی کنید. سعی کنید تا رانندگی در هر روز بیشتر از 5 یا 6 ساعت طول نکشد. مطمئن شوید که که هر بار کمربند ایمنی خود را ببندید، حتی اگر اتومبیل شما دارای کیسه هوا باشد. برنامه ریزی کنید تا توقف های متعددی داشته باشید تا کمی قدم زده و پاهای خود را دراز کنید.
چه چیزهایی درباره ی سفرهای هوایی در هنگام بارداری باید دانست؟
برخی خطوط هوایی داخلی مسافرت را در آخرین ماه بارداری ممنوع یا اینکه مشروط به داشتن مجوز پزشکی کرده-اند، برخی دیگر مسافرت را پس از هفته ی 36 بارداری ممنوع نموده اند. اگر شما قصد یک پرواز بین المللی را دارید، معمولاً محدودیت مسافرت با خطوط هوایی بین المللی زودتر از این زمان است.
هنگام مسافرت هوایی، شما می توانید مراحل زیر را برای کمک به راحتی در مسافرت تا حد ممکن دنبال کنید:
• اگر می توانید، یک صندلی کنار راهرو را رزرو کنید، زیرا بلند شدن و دراز کردن پاها در طول پرواز راحت تر است.
• از مصرف غذاهای نفاخ و نوشیدنی های گازدار قبل از پرواز خودداری کنید.
• در تمام مدت پرواز کمربند ایمنی خود را ببندید. کمربند ایمنی باید در زیر شکم و روی استخوان لگن بسته شود.
• اگر شما مستعد تهوع هستید، پزشک شما ممکن است بتواند، داروی ضد تهوع تجویز نماید.
در هنگام بارداری چگونه می توان برای سفر به خارج از کشور آماده شد؟
اگر شما قصد سفر به خارج از کشور را دارید، پزشک شما می تواند به شما کمک کند تا تصمیم بگیرید آیا سفر به خارج برای شما بی خطر است و نیز شما در ارتباط با اجرای مراحل قبل از سفر راهنمایی کند. در هنگام بارداری، شما نباید به مناطقی سفر کنید که همانند آفریقا و آمریکای جنوبی و مرکزی خطر مالاریا وجود دارد.
چه چیزهایی را باید در هنگام بارداری برای سفرهای طولانی از کشور در نظر گرفت؟
هنگام سفر به مناطقی که از نظر بهداشتی در وضعیت مناسبی نیستند، اطمینان حاصل شود که مراحل زیر دنبال گردد:
• سالم ترین آب برای نوشیدن، آبی است که به مدت 1 دقیقه جوشیده باشد (3 دقیقه در ارتفاع بالاتر از 2000 متر).
• آب های معدنی از آب های نجوشیده سالم تر هستند، ولی به علت اینکه هیچ استانداردی برای آب های معدنی وجود ندارد، هیچ تضمینی نیست که این آب ها عاری از میکروب های بیماری زا باشند. نوشیدنی های گازدار تهیه شده با آب جوشیده برای نوشیدن بی خطر می باشند.
• از یخ های ساخته شده از آب های غیرجوشیده در نوشیدنی خود استفاده نکنید. همچنین لیوان هایی را به کار نبرید که ممکن است با آب غیرجوشیده شسته شده باشند.
• از سبزی ها و میوه های تازه تا زمانی که پخته یا پوستشان کنده نشده است، اجتناب کنید.
• ماهی و گوشت نیم پخته و کنسرو مصرف نکنید.
پرواز به همراه کودک
ما مطمئن نیستیم کدامیک از این دو حالت بیشتر باعث استرس میشود: مسافری که برای اولین بار متوجه می شود کنار نوزاد گریان شخص دیگری خواهد نشست، و یا اینکه والدین آن نوزاد باشد. دراغلب اوقات کودکان نوپا به دلیل محدودیت دچار بیتابی و ناراحتی می شوند
گریه در ارتفاع بالا
نوزادان در تمام سنین به دلایل مختلفی گریه میکنند، به این ترتیب در محدودیت فضای هواپیما هنگامی که در تلاش برای آرام کردن گریه کودک خود هستید، سعی کنید که کنترل اوضاع را در دست بگیرید. خونسردی خود را حفظ کرده و موارد احتمالی همیشگی را بررسی کنید: آیا نوزاد شما گرسنه، خیس یا کثیف، سرد یا گرم و یا بی حوصله است؟ اگر این موضوع را مشخص کردید، سعی کنید کرکره پنجره را بسته نگهدارید؛ اگر نوزاد شما طالب تماشای منظرهای است، چشماندازی را در خارج از پنجره یا در صفحات مجله هواپیمایی به او نشان دهید.
اگر هیچ یک از این روشها نتوانستند باعث آرام شدن نوزاد بشوند، سعی کنید اجازه ندهید که چند نگاه زشت شما را اذیت کند و مطمئن باشید که بسیاری از مردم با والدین نوزاد گریان همدردی میکنند. علاوه بر این، هر کسی زمانی نوزاد بوده و بسیاری زمانی در گذشته در مجامع عمومی مجبور به تلاش برای آرام کردن نوزادی بودهاند، بعید است شما با چنین افرادی روبرو نشده باشید، در نهایت، آنها شما را درک خواهند کرد.
مشکلات مرتبط با گوش
قبل از اینکه ما در مورد درد گوش در هواپیما بحث کنیم، اجازه بدهید در ابتدا به شما اطمینان خاطر بدهیم که بسیاری از نوزادان هرگز کوچکترین نشانه ای از ناراحتی را نشان نمی دهند.
هر کدام از شما که قبلا تجربه پرواز داشتهاید می دانید که گوشها میتوانند به تغییرات ناشی از فشار بسیار حساس باشند. مطابق با گفتههای پزشکان متخصص کودکان، دلیل این است که گوش خارجی از گوش میانی توسط یک غشاء نازک به نام پرده صماخ جدا شده است. ایجاد اختلاف فشار در دو طرف این غشا باعث احساسی میشود که حدود یک سوم از مسافران (کودکان بیشتر از بزرگسالان) شنوایی گنگ موقتی، ناراحتی و یا حتی درد را تجربه کنند. متاسفانه، گرفتگی بینی یا سرماخوردگی می تواند احتمال مشکلات گوش در نوزاد را افزایش دهد.
در بزرگسالان جویدن آدامس یا خمیازه کشیدن اغلب برای بازگشت فشار گوش میانی به حالت توازن و طبیعی کافی است. شاید بخشی از دلیل این که چرا کودکان نسبت به بزرگسالان در مورد گوش خود بیشتر شکایت میکنند این است که جویدن آدامس گزینه سادهای نیست و ما باید هنوز به نوزاد تم توانیم بگوییم خمیازه بکشد.
اگر بچه شما سرما خورده است و عفونت گوش دارد، در مورد آن با پزشک متخصص اطفال خود صحبت کنید که آیا شما نیاز به مسکن ضددرد نوزاد دارید. متاسفانه، ثابت نشده است که ضداحتقانها بتوانند کمک کنند، و در واقع برای استفاده در نوزادان توصیه نمی شوند. برای کودکان مبتلا به ناراحتی شدید گوش همراه با سرماخوردگی و یا عفونت گوش، به سادگی میتوان گفت بهترین راه این است که در صورت امکان، پرواز را به تعویق بیاندازید. اگر شما نمیتوانید برنامه سفر خود را به دلیل سرماخوردگی لغو نمایید، فقط آگاه باشید زمانی که شما پرواز میکنید، احتمال بروز درد گوش بیشتر خواهد بود.
شدت صدای بیش از حد
میزان سر و صدای کابین هواپیما میتواند در هر نقطه، از محدوده 60 تا 100 دسیبل متغیر باشد و بخصوص هنگام برخاستن بلندتر است. با استفاده از گلولههای پنبهای و یا گوش بندهای کوچک ممکن است به کاهش سطح شدت صدا در نوزاد خود کمک کنید و با این کار حتی شرایط خوابیدن یا استراحت را برای فرزند خود آسانتر کنید.
مکیدن راهی برای دور شدن از ناراحتی
بهتر است بدانیم که یک جایگزین عملی و واقعی برای روش سنتی جویدن آدامس وجود دارد که برای از بین بردن فشار گوش در نوزادان کارایی خوبی دارد و این جایگزین عمل مکیدن میباشد.
متخصصین اطفال، خدمه پرواز و والدین معمولا به طور یکسان بطری، پستان یا پستانک را هنگام برخاستن و فرود اولیه هواپیما که تغییرات فشار در داخل کابین به بیشترین حد می رسد، را پیشنهاد میکنند. دقت کنید که به کاهش ارتفاع و نه نشستن هواپیما اشاره کردیم. دلیلش این است که تغییر فشار به طور معمول بسته به ارتفاع پرواز به اندازه نیم ساعت یا بیشتر قبل از فرود قابل ملاحظهتر است.
اگر عمل مکیدن، گریه فرزند شما را قطع نکرد و همچنان ناراحت به نظر میرسد، آرامش خود را حفظ کرده و سعی کنید گوش او را مالش دهید و یک آواز تسکین دهنده بخوانید. حتی اگر شما بفهمید هیچ چیزی فرزند شما را تا رسیدن به زمین سفت (یعنی فشار هوای طبیعی) آرام نمیکند، به خودتان یادآوری کنید که شما هر کاری که می توانستید انجام داده اید.
تغذیه نوزاد با شیر مادر
تغذیه با شیر مادر چه مزیتهایی برای نوزاد دارد؟
تغذیه با شیر مادر چه منافعی برای مادر داراست؟
مدت زمان شیردهی چقدر باید طول بکشد؟
چطور میتوان به نوزاد کمک کرد تا خوردن شیر را آغاز کند؟
چگونه میتوان به نوزاد در گرفتن سینه کمک نمود؟
چطور میتوان فهمید که نوزاد به درستی سینه را گرفته است؟
چه موقع باید هنگام شیردهی سینه را تغییر داد؟
هر بار شیردهی باید چه مدت طول بکشد؟
چطور میتوان فهمید که نوزاد گرسنه است؟
هرچند مدت باید به نوزاد شیر داد؟
چگونه باید فهمید که نوزاد سیر شده است؟
چه زمانی میتوان به نوزاد اجازه داد تا از پستانک استفاده کند؟
چه مشکلاتی ممکن است در هنگام شیردهی رخ دهد؟
چطور میتوان تضمین نمود که بهترین تغذیه برای کودک و مادر فراهم شده است؟
چه روشهایی برای کنترل تولد وجود دارد که مادر میتواند در هنگام شیردهی از آن استفاده کند؟
تغذیه با شیر مادر چه مزیتهایی برای نوزاد دارد؟
مزیتهای تغذیه با شیر مادر شامل موارد زیر است:
شیر مادر ترکیب کاملی از ویتامینها، پروتئینها و چربیهایی را فراهم میکند که نوزاد برای رشد نیاز دارد.
آغوز[1] که پستان مادر درطی اولین روزهای پس از زایمان میسازد، به نمو و عملکرد سیستم گوارش نوزاد کمک میکند.
شیر مادر دارای آنتی بادیهایی است که به سیستم ایمنی نوزاد برعلیه باکتریها و ویروسها کمک میکند.
شیر مادر نسبت به شیر خشک راحتتر هضم میگردد.
تغذیه با شیر مادر خطر سندروم مرگ ناگهانی نوزاد (SIDS)[2] را کاهش میدهد.
اگر نوزاد به صورت نارس متولد گردد، شیر مادر میتواند به کاهش خطر بسیاری از مسائل تندرستی کوتاه مدت و بلند مدتی کمک کند که نوزاد نارس با آن مواجه است.
تغذیه با شیر مادر چه منافعی برای مادر داراست؟
شیردهی به علل زیر برای مادر مفید است:
در طی شیردهی، هورمون اکسی توسین آزاد میگردد. اکسیتوسین باعث میشود تا رحم منقبض شود و با سرعت بیشتری به اندازهی طبیعی خود برگردد.
شیردهی ممکن است به کاهش وزن پس از زایمان کمک نماید.
زنانی که به نوزاد خود شیر دهند دارای خطر کمتری از ابتلا به سرطان سینه و تخمدان نسبت به زنانی هستند که به نوزادشان از شیر مادر تغذیه نکرده است. همچنین نشان داده شده است که خطر بیماریهای قلبی و آرتریت روماتوئید با شیردهی کاهش مییابد.
شیردهی باعث صرفه جویی در زمان و هزینه میگردد.
شیردهی، با تحریک ترشح هورمون اکسی توکسین باعث میشود تا رحم منقبض شود و با سرعت بیشتری به اندازهی طبیعی خود برگردد
مدت زمان شیردهی چقدر باید طول بکشد؟
پیشنهاد میشود که تغذیهی نوزاد با شیر مادر حداقل به مدت شش ماه ادامه یابد. تغذیهی نوزاد از شیر مادر می تواند تا بیش از یکسالگی و تا زمانی ادامه یابد که مادر و نوزاد تمایل داشته باشند.
چطور میتوان به نوزاد کمک کرد تا خوردن شیر را آغاز کند؟
نوزادان تازه متولد شده به صورت غریزی نیاز به شیر مادر دارند. یک نوزاد سالم معمولاً قادر است تا در اولین ساعات پس از تولد، از شیر مادر بدون هیچ کمک خاصی تغذیه نماید. بلافاصله پس از تولد، اگر ممکن باشد نوزاد باید در تماس مستقیم پوست- به- پوست با مادر قرار بگیرد. پرستار یا مشاور شیردهی میتواند در یافتن یک موقعیت مناسب شیردهی به مادر کمک نماید.
چگونه میتوان به نوزاد در گرفتن سینه کمک نمود؟
برای آغاز شیردهی، نوزاد نیاز دارد تا به سینهی مادر بچسبد یا آنرا بگیرد. سینهی خود را با دست بگیرید و لب پایینی نوزاد را با نوک سینه تماس دهید. این عمل، واکنش مکیدن نوزاد را تحریک میکند. که یک حرکت غریزی طبیعی نوزاد به سمت نوک سینه است و با باز کردن دهان و مکیدن همراه میباشد. نوزاد دهان خود را به میزان زیاد باز خواهد کرد (شبیه خمیازه کشیدن). نوزاد را به طرف خود بکشید تا نوک سینه به سمت سقف دهان نوزاد باشد. به یاد داشته باشید که نوزاد را به سمت سینه بکشید، نه اینکه سینهی خود را به سمت نوزاد بیاورید.
چطور میتوان فهمید که نوزاد سینه را درست گرفته است؟
نوزاد باید تمام سینهی شما و مقداری از هالهی سینه را در دهان خود قرار دهد. بینی نوزاد باید سینهی شما را لمس کند. لبهای نوزاد نیز باید به سینه حلقه خورده باشد و مکیدن نوزاد باید آرام و یکنواخت باشد. شما باید بلعیدن نوزاد را بشنوید و البته ممکن است کمی احساس ناراحتی نمایید. اگر نوزاد سینه را درست نگرفته باشد، دوباره شروع کنید. برای قطع مکیدن، یک انگشت تمیز را بین سینهی خود و لثهی نوزاد قرار دهید. هرگاه احساس یک صدای ترکیدن آرام کنید.
چه موقع باید هنگام شیردهی سینه را تغییر داد؟
هنگامی که نوزاد یک پستان را خالی کرد، پستان دیگر پیشنهاد میگردد. اگر نوزاد به شیر خوردن ادامه نداد، نگران نشوید. نوزاد از هر دو پستان در یک زمان شیردهی استفاده نمیکند و در بار بعدی شیردهی باید پستان دیگر ابتدا به نوزاد داده شود.
هر بار شیردهی باید چه مدت طول بکشد؟
اجازه دهید تا نوزاد خود زمان بندی کند. اغلب نوزادان از یک پستان 15-10 دقیقه تغذیه مینمایند، ولی شیر خوردن برخی نیز بیشتر طول میکشد. نوزادی که به مدت طولانی شیر میخورد، به عنوان مثال 30 دقیقه از هر طرف، ممکن است در گرفتن شیر کافی مشکل داشته باشد و به مدت زمان بیشتری برای این کار نیاز دارد.
چطور میتوان فهمید که نوزاد گرسنه است؟
هنگامی که نوزادی گرسنه باشد، با دهان سینهی مادر را جستجو میکند، عمل مکیدن را تقلید میکند یا انگشتان خود را در دهانش قرار میدهد. گریه معمولاً آخرین علامت گرسنگی محسوب میشود.
هرچند مدت باید به نوزاد شیر داد؟
در هفتهی اول پس از زایمان پیشنهاد میشود که در هر 24 ساعت 12-8 بار یا هر 3-2 ساعت به نوزاد شیر دهید.
چگونه باید فهمید که نوزاد سیر شده است؟
هنگامی که نوزاد سیر باشد، به خواب خواهد رفت یا اینکه سینه را از دهان خارج میکند.
چه زمانی میتوان به نوزاد اجازه داد تا از پستانک استفاده کند؟
تا زمانی که نوزاد به سینه میچسبد، کارشناسان پیشنهاد میکنند که به جز چند مورد استفاده از پستانک محدود باشد. شما ممکن است به نوزاد فقط تا تسکین درد پستانک بدهید. پس از 4 هفته، هنگامی که نوزاد شما به خوبی تغذیه شد، شما میتوانید در هرموقع از پستانک استفاده کنید. پستانک در هنگام خواب ممکن است خطر SIDS را کاهش دهد.
چه مشکلاتی ممکن است در هنگام شیردهی رخ دهد؟
این طبیعی است که شما در روزها و هفتههای ابتدایی شیردهی با مشکلات کمی روبرو شوید. اگر هریک از مشکلات زیر ادامه پیدا کرد، به پزشک خود مراجعه کنید یا اینکه بخواهید با یک متخصص شیردهی ملاقات نمایید:
درد نوک پستان- اندکی درد در آغاز شیردهی عادی است. درد یا سوزش نوک پستان که بیش از یک هفته ادامه یابد و بهبود نیابد، معمولاً طبیعی نیست. درد نوک پستان شاید به علت این باشد که نوزاد مقدار کافی از پستان را به دهان نگیرد و به جای آن بیشتر نوک پستان را بمکد. مطمئن شوید که دهان نوزاد کامل باز شود و تا حد ممکن هاله قهوهای پستان را در دهان خود بگیرد. استفاده از مقدار کمی شیر در نوک پستان ممکن است فرآیند بهبود را تسریع بخشد.
تورم پستان- هنگامی که سینههای شما پر از شیر باشد، پر بودن، سختی و حساس بودن آن قابل احساس است. تا وقتی بدن شما مقدار شیر موردنیاز نوزاد را محاسبه کند، این مشکل باید یک هفته یا بیشتر برطرف گردد. برای برطرف شدن درد پستان، شیردهی بهترین راه است و سینهها را خالی میکند. قبل از شیردهی، شما میتوانی کمی سینه ها را ماساژ دهید یا کمی شیر را با دستانتان بدوشید تا سینهها ملایم شوند. در بین زمانهای شیردهی از یک دوش گرم استفاده کنید تا ناراحتی تان بهبود یابد.
انسداد مجرای شیر- اگر مجرا با شیر استفاده نشده بسته است، یک غدهی سخت در سینه شکل خواهد گرفت. برای پاک کردن انسداد و شیردهی دوباره، سعی کنید که شیردهی طولانی مدت و با سینهی مسدود شده باشد. با استفاده از دوش آب گرم، و یا کیسه آب گرم آنرا گرم کنید.
التهاب پستان- اگر یک مجرای مسدود خالی نگردد، ممکن است منجر به عفونت ورم پستان گردد. ورم پستان میتواند باعث علائم شبه آنفلونزایی نظیر تب، درد و خستگی گردد. سینهی شما همچنین متورم و دردناک خواهد شد و ممکن است هنگام لمس داغ باشد. اگر شما این علائم را داشته باشید، به پزشک خود مراجعه نمایید. برای شما ممکن است آنتی بیوتیک تجویز گردد تا عفونت برطرف شود. شاید شما بتوانید به شیردهی در زمان استفاده از دارو ادامه دهید.
چطور میتوان تضمین نمود که بهترین تغذیه برای کودک و مادر فراهم شده است؟
نکات زیر کمک خواهد نمود تا نیازهای تغذیهای را برای شیردهی تأمین نمایید:
شما در زمان شیردهی به 500-450 کالری اضافی در روز نیاز دارید.
پزشک شما شاید پیشنهاد کند که شما به مصرف مکملهای مولتی ویتامین مصرف شده در قبل از تولد، در زمان شیردهی نیز ادامه دهید. پزشک نوزاد ممکن است پیشنهاد کند تا شما روزانه به نوزاد خود 400 واحد ویتامین D به صورت قطره خوراکی بدهید. این ویتامین برای تقویت استخوان و دندان لازم است.
اگر ادرار شما زرد تیره است، مقادیر فراوانی از مایعات و نوشیدنیها مصرف کنید. این فکر خوبی به نظر می رسد که بعد از هر بار شیردهی یک لیوان آب بنوشید.
از مصرف غذاهایی که باعث برهم خوردن معدهی نوزاد میشود، خودداری کنید. عامل اصلی این برهم خوردن، غذاهایی که تولید گاز میکنند نظیر کلم و ادویه جات است.
خوردن قهوه در مقادیر متوسط نوزاد را متأثر نمیکند. مقادیر متوسط کافئین برابر 200 میلی گرم در روز است.
همیشه با پزشک خود قبل از مصرف داروهای تجویزی یا بدون نسخه، مشورت کنید تا مطمئن شوید که این داروها برای شیردهی بی خطر باشند.
از مصرف سیگار و داروهای غیرمجاز خودداری کنید. هر دوی اینها ممکن است به نوزاد آسیب بزنند. استفاده از داروهای مجاز نیز (نظیر قرصهای خواب، کودئین و مسکن) برای دلایل غیرپزشکی میتواند مضر باشد.
چه روشهایی برای کنترل تولد وجود دارد که مادر میتواند در هنگام شیردهی از آن استفاده کند؟
روشهای مبتنی بر پروژستین، شامل قرص، کاشت، و تزریق میتواند بلافاصله پس از تولد نوزاد و قبل از مرخصی مادر از بیمارستان آغاز گردد. روشهایی که حاوی استروژن هستند نباید در اولین ماه شیردهی استفاده شوند. استروژن ممکن است شیر شما را کم کند. همینکه شیردهی تثبیت گردید، روشهای شامل استروژن میتوانند استفاده شوند.
ورزش پس از تولد نوزاد چه مزایایی دارد؟
• پس از تولد نوزاد چقدر باید ورزش کنم؟
• فعالیت هوازی چیست؟
• فعالیت با شدت متوسط چیست؟
• چه موقع پس از بارداری می توان ورزش را آغاز کرد؟ 
• چه دستورالعمل هایی را پس از بارداری برای شروع ورزش می توانم دنبال کنم؟
• چه راه هایی برای شروع ورزش وجود دارد؟
• چگونه برای تمرین آماده شوم؟
• چگونه باید قبل از تمرین خود را گرم کرد؟
• چگونه باید پس از تمرین خود را سرد نمود؟
ورزش پس از تولد نوزاد چه مزایایی دارد؟
ورزش پس از تولد برای مادر دارای مزایای زیر است:
• به قدرت و کشش عضلات شکمی کمک می کند.
• انرژی را افزایش می دهد.
• در جلوگیری از افسردگی پس از زایمان کمک می کند.
• خواب را بهبود می دهد.
• استرس را کاهش می دهد.
پس از تولد نوزاد من چقدر باید ورزش کنم؟
پس از بچه دار شدن توصیه می گردد که هر هفته حداقل 150 دقیقه فعالیت هوازی با شدت متوسط انجام گیرد.
فعالیت هوازی چیست؟
فعالیت هوازی ورزشی است که شما عضلات بزرگ بدن خود را (نظیر عضلات دست و پا) به صورت منظم حرکت می دهید.
فعالیت با شدت متوسط چیست؟
فعالیت با شدت متوسط بدین معناست که تحرک به اندازه ای باشد که فقط ضربان قلب و تنفس شما افزایش یابد. شما هنوز بتوانید به صورت طبیعی صحبت کنید، ولی قادر به آواز خواندن نیستید. مثال هایی از این نوع فعالیت ها شامل پیاده روی و نیز دوچرخه سواری در سطح صاف است. شما می توانید انتخاب کنید که در 5 روز هفته تمرینات 30 دقیقه ای انجام دهید یا هر روز چند تمرین 10 دقیقه را اجرا کنید. به عنوان مثال، شما می-توانید در هر روز سه تا 10 دقیقه پیاده روی کنید. فعالیت های تقویت عضلات باید علاوه بر فعالیت هوازی حداقل 2 روز در هفته انجام گیرد.
چه موقع پس از بارداری می توان ورزش را آغاز کرد؟
اگر شما بارداری سالم و زایمان طبیعی داشته باشید، شما باید بتوانید ورزش را هر چه زودتر پس از تولد نوزاد آغاز کنید. معمولاً آغاز ورزش چند روز پس از زایمان یا هنگامی که احساس آمادگی کنید، بی خطر است. ولی اگر شما زایمان سزارین داشته اید، با پزشک خود درباره ی زمان شروع ورزش صحبت کنید.
چه دستورالعمل هایی را من پس از بارداری برای شروع ورزش می توانم دنبال کنم؟
سعی کنید که در روز 20-30 دقیقه ورزش کنید. هنگامی که شما ورزش را پس از زایمان آغاز می کنید، ورزش-های ساده ای را انتخاب کنید که که به تقویت ماهیچه های اصلی، شامل عضلات شکمی و کمر کمک می کند. به تدریج فعالیت های با شدت متوسط را اضافه کنید. به یاد داشته باشید که حتی 10 دقیقه ورزش برای بدنتان مفید است. اگر قبل از بارداری ورزش حرفه ای داشته اید، می توانید تمرینات شدید خود راشروع کنید. اگر احساس درد داشتید، ورزش ها را متوقف نمایید.
چه راه هایی برای شروع ورزش وجود دارد؟
وقتی شما برای ورزش آماده شدید، بهترین راه برای شروع پیاده روی است. پیاده روی در بیرون از منزل دارای این مزیت است که شما می توانید نوزادتان را در کالسکه همراه خود ببرید. برخی کالسکه های مخصوص وجود دارد که برای این منظور ساخته شده است، ولی استفاده از یک کالسکه ی عادی مناسب است. یک راه دیگر به منظور ورزش روزانه شرکت در کلاس های ورزشی است. همکاری با یک گروه و ارتباط با اعضای آن می تواند به ایجاد انگیزه در شما کمک کند.
کلوب ها و مراکز ورزشی اطراف محل زندگی خود را به منظور یافتن کلاس های ورزش موردعلاقه ی خود بررسی کنید. حتی برخی باشگاه ها دارای کلاس های اختصاصی پس از تولد هستند که شما می توانید با کودک تان ثبت نام کنید. شما همچنین ممکن است تا چند هفته با یک مربی خصوصی کار کنید.
اگر شما نمی خواهید در یک باشگاه عضو شوید، ولی همچنان علاقه مند به ورزش با یک فردی دیگر هستید، از دوستتان برای شرکت در تمرین گروهی دعوت نمایید. اگر شما می خواهید تنهایی ورزش کنید، از DVD های آموزشی یا برنامه های آنلاین تمرینی کمک بگیرید. بسیاری از این برنامه ها برای زنان بچه دار طراحی شده اند و حتی نحوه ی شرکت کودک را نیز در تمرین آموزش می دهند.
چگونه برای تمرین آماده شوم؟
هنگامی که شما برای تمرین آماده می شوید، مراحل زیر را دنبال کنید:
• لباس ورزشی بپوشید که شما را خنک نگه دارد.
• اگر شما به نوزاد شیر می دهید، قبل از تمرین یا نوزاد را شیر دهید یا شیر خود را بدوشید تا از هرگونه آسیب سینه ممانعت گردد.
• از کرستی استفاده کنید که به خوبی از سینه ها حفاظت کند.
• یک بطری آب همراه داشته باشید تا چند جرعه در هنگام تمرین بنوشید.
چگونه باید قبل از تمرین خود را گرم کرد؟
10 دقیقه گرم کنید تا ماهیچه ها برای ورزش آماده گردند. سعی کنید پایین کمر، لگن و ران ها را بکشید. حرکت کششی را برای چند ثانیه نگه دارید و به موقعیت اولیه ی خود برگردید. راه رفتن درجا نیز راه مناسبی برای گرم شدن است.
چگونه باید پس از تمرین خود را سرد نمود؟
تمرین خود را با 5 دقیقه حرکات سرد کننده پایان دهید تا سرعت ضربان قلب شما به وضعیت طبیعی برگردد. آهسته درجا قدم بزنید و با حرکات کششی دوباره از درد پس از ورزش جلوگیری کنید.
بیماری متابولیکی چیست؟
• غربالگری متابولیک نوزادان چیست؟
• روش های طیف سنجی جرمی دوگانه Tandem Mass Spectrometry چه مزایایی دارد؟
• غربالگری متابولیک برای چه نوزادانی باید انجام گیرد؟
• نوزاد من سالم به نظر می رسد، آیا غربالگری هنوز لازم است؟
• چه موقع و کجا باید نمونه خون گرفته شود؟
• نحوه خون گیری از نوزاد چگونه است؟
• چرا گاهی یک نمونه خون دیگر لازم است؟
• غربالگری برای چه بیماری های متابولیکی انجام می کیرد؟
بیماری متابولیكی چیست ؟
بیماری های متابولیک مادرزادی بیماریهای ارثی هستند که در آنها راههای سوخت و ساز مواد مختلف در بدن دچار اختلال میشود که معمولاً به دلیل اختلال عملکرد یک آنزیم است. در این بیماران به علت وقفه آنزیمی، راه متابولیکی بسته شده و ماده اولیه به محصول نهایی تبدیل نمیشود. بیماری های متابولیک معمولاً هیچگونه علامت یا نشانه ای در هنگام تولد ندارند، و شناسایی آن ها بدون آزمایش خون دشوار است.
غربالگری متابولیک نوزادان چیست؟
برنامه غربالگری متابولیک نوزادان، با یک آزمایش خون که 48 ساعت بعد از تولد انجام می گیرد، اختلالات متابولیک مادرزادی را در نوزادان شناسایی می کند. از سال 1969، تقریباً تمام نوزادان در بسیاری از کشورهای پیشرفته این غربالگری را برای تشخیص زودهنگام بیماری های متابولیک انجام داده اند. تشخیص زودهنگام به این معناست که درمان می تواند قبل از بیمار شدن نوزاد، آغاز گردد.
هر سال، تعداد زیادی دارای یک اختلال متابولیک شناسایی می گردند. اگرچه این اختلالات قابل درمان نیستند، ولی معالجه زودهنگام با دارو یا یک رژیم غذایی خاص می تواند به بهبود نوزاد و جلوگیری از معلولیت شدید کمک کند.
روش طیف سنجی جرمی دوگانه Tandem Mass Spectrometry چه مزایایی دارد؟
مهمترین پیشرفت در انجام آزمایشات غربالگری ، ظهور طیف سنجی جرمی MS/MS به عنوان ابزاری در تشخیص بیماری های متابولیک ارثی است که امروزه در جهان به طور گسترده مورد استفاده قرار می گیرد. ظهور این روش تعداد بیماری هایی را که می توان با سرعت و دقت بالا شناسایی کرد افزایش داده است.
غربالگری متابولیک برای چه نوزادانی باید انجام گیرد؟
غربالگری متابولیک برای همه نوزادان باید انجام شود.
نوزاد من سالم به نظر می رسد، آیا غربالگری هنوز لازم است؟
بله. اغلب نوزادان با اختلالات متابولیک که با این برنامه شناسایی شده اند، هیچ علائم و نشانه ی مشهودی را بلافاصله پس از تولد نشان نداده اند. برای هر یک از این اختلالات، یک اشکال در یکی از ترکیبات بیوشیمیایی وجود دارد که به صورت طبیعی در بدن نوزاد تولید می گردد. بدون یک آزمایش خون، شناسایی این مشکلات دشوار است. غربالگری می تواند این اختلالات را قبل از ظهور علائم شناسایی کند و درمان های اولیه برای نوزاد شما قابل دسترس است. اختلالات متابولیک می توانند در هر خانواده ای رخ دهند، حتی اگر هیچ سابقه ی خانوادگی از این اختلال وجود نداشته باشد.
چه موقع و کجا باید نمونه خون گرفته شود؟
بهترین زمان گرفتن نمونه خون موقعی است که نوزاد شما 48 ساعت سن دارد، یا در اسرع وقت ممکن بعد از این باشد (و قبل از اینکه سن نوزاد به 72 ساعت برسد). این نمونه ممکن است در بیمارستان، آزمایشگاه و یا در خانه، توسط کادر آموزش دیده پزشکی گرفته شود.
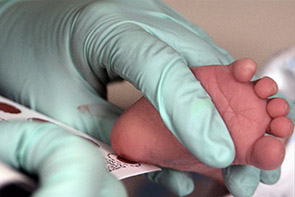
نحوه خون گیری از نوزادچگونه است؟
نمونه ی خون با استفاده از یک وسیله به نام لانست انجام می گیرد. این وسیله به منظور ایجاد یک برش کوچک در پاشنه نوزاد استفاده می گردد. سپس پای نوزاد به صورت آویزان قرار می گیرد تا جریان خون افزایش یابد و یک کارت خون گیری به کار خواهد رفت تا نمونه خون روی این کاغذ مخصوص جمع گردد (تصویر شماره 1). پس از جمع آوری مقدار اندکی خون، با فشار مختصری با استفاده از یک پنبه، خون قطع خواهد شد.
چرا گاهی یک نمونه خون دیگر لازم است؟
نوزادانی که با غربالگری به عنوان کودکان دارای افزایش خطر ابتلا به بیماران متابولیک شناسایی می شوند، نیاز است تا نتیجه آزمایش آن ها آن با استفاده از تست های تشخیصی تأیید گردد. از آنجایی که نتیجه مثبت کاذب استرس زیادی برای خانواده ها ایجاد می کند، تشخیص دقیق بیماری از اهمیت ویژه-ای برخوردار است. اگر نیاز باشد که یک نمونه خون دیگر از نوزاد گرفته شود، آزمایشگاه به شما اطلاع خواهد داد. همچنین مهم است که نمونه جدید از نوزاد شما تا حد ممکن سریع تر گرفته شود تا غربالگری نوزاد تکمیل گردد.
غربالگری برای چه بیماری های متابولیکی انجام می گیرد؟
حدود 30 بیماری متابولیک در این آزمایش با استفاده از تکنیک MS/MS بررسی خواهد شد. در صورت لزوم می توانید فهرست این بیماری ها را از آزمایشگاه درخواست کنید.

کلیه حقوق این وب سایت متعلق به آزمایشگاه دکتر ناظمی می باشد
